- my.clevelandclinic.org - Žloutenka dospělých
- medicinenet.com - Žloutenka u dospělých (hyperbilirubinémie)
- niddk.nih.gov - Co je virová hepatitida?
- medicalnewstoday.com - Vše, co potřebujete vědět o žloutence
- solen.sk - Novorozenecká žloutenka, Klaudia Demová, MUDr. Mária Füssiová, MUDr. Monika KovácsováNeonatologická klinika, FNsP Nové Zámky
- my.clevelandclinic.org - Gilbertův syndrom
Žloutenka - příznak nejen hepatitidy. Co to je a co ji způsobuje?
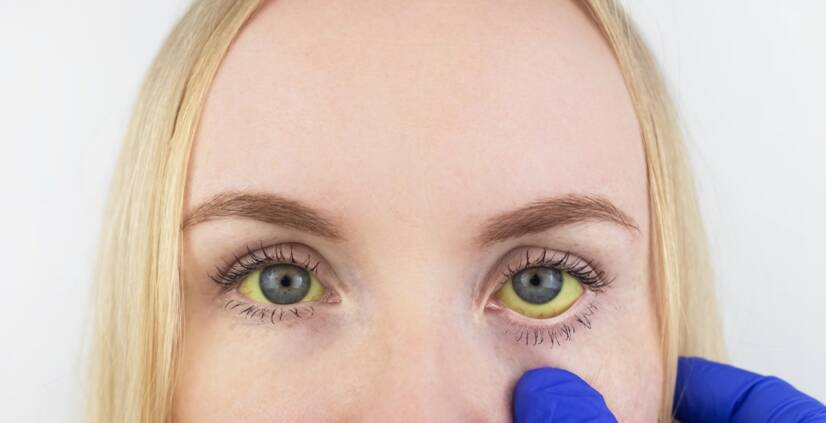
Žloutenka (ikterus) je nažloutlé zbarvení tkání. Je způsobená zvýšenou koncentrací bilirubinu – žlučového barviva. Malé zvýšení (subicterus) lze pozorovat na očním bělmu a na měkkém patře. Žloutenka sama o sobě není nemocí. Žloutenka je příznakem nemoci.
Hlavní příznaky
- Malátnost
- Bolest břicha
- Bolest hlavy
- Bolest kloubů
- Bolest končetin
- Bolest svalů
- Bolest v nadbřišku
- Horečka
- Zvýšená tělesná teplota
- Nevolnost
- Průjem
- Nechutenství
- Otoky končetin
- Otok
- Bolest v pravém boku
- Stolice s příměsí krve – krev ve stolici
- Světlá stolice
- Svědění kůže
- Tmavá moč
- Únava
- Voda v břiše
- Žlutá bělma očí
- Zimnice
- Nažloutlá kůže
- Zmatenost
- Zvětšení jater
Vlastnosti
Žloutenka má mnoho příčin, od méně závažných, jako jsou žlučové kameny, přes hepatitidu až po nádory. Nejčastěji znamená onemocnění jater nebo žlučníku a žlučových cest.
Žloutenku způsobuje zvýšená hladina bilirubinu v krvi. Nazývá se hyperbilirubinémie.
Normální hladina bilirubinu se pohybuje v rozmezí 2,0–17 mmol/l. O hyperbilirubinemii obvykle hovoříme, pokud je hladina vyšší než 20 mmol/l.
Bilirubin je normálním produktem odbourávání při katabolismu hemu. Hem je součástí hemoglobinu, červeného krevního barviva. Vzniká tedy při destrukci červených krvinek.
Za normálních okolností bilirubin podléhá konjugaci v játrech. Tím se stává rozpustným ve vodě. Poté se vylučuje žlučí do gastrointestinálního traktu. Většina bilirubinu se vylučuje stolicí jako urobilinogen a sterkobilin (produkt metabolického rozkladu urobilinogenu).
Přibližně 10 % urobilinogenu se zpětně vstřebává do krevního oběhu a vylučuje se ledvinami.
Mnoho dětí se rodí s vysokým obsahem bilirubinu, což způsobuje stav zvaný novorozenecká žloutenka. Ta způsobuje žluté zbarvení kůže a očí kojenců.
K tomuto stavu dochází proto, že při narození játra často ještě nejsou plně schopna zpracovávat bilirubin. Jedná se o dočasný stav. Obvykle se během několika týdnů upraví.
Příčiny
Zvýšenou hladinu bilirubinu, která způsobuje žloutenku, lze klasifikovat na základě patologické tvorby. Rozdělujeme ji na prehepatální (zvýšená produkce bilirubinu), hepatální (při poruše funkce jater) a posthepatální (při obstrukci vývodných cest).
Prehepatální žloutenka
U tohoto typu žloutenky dochází ke zvýšené produkci nekonjugovaného hemoglobinu, který játra nejsou schopna zpracovat.
Vzniká při nadměrném rozpadu červených krvinek. To způsobuje nekonjugovanou hyperbilirubinémii.
Poškození jater není přítomno.
Hepatální žloutenka
Při hepatální neboli hepatocelulární žloutence nacházíme poruchu funkce jaterních buněk. Játra ztrácejí schopnost konjugovat bilirubin. V případech, kdy se vyskytuje i cirhóza, dochází k určitému stupni obstrukce.
To vede ke zvýšení nekonjugovaného a konjugovaného bilirubinu v krvi, což se někdy nazývá "smíšený obraz".
Posthepatální žloutenka
Posthepatální žloutenka znamená poruchu odtoku žluči. Bilirubin se nevylučuje a konjuguje se v játrech. Vzniká tak konjugovaná hyperbilirubinémie.
V tabulce jsou uvedeni hlavní zástupci podle formy ikteru
| Prehepatální ikterus | Hepatální ikterus | Posthepatální ikterus |
|
|
|
Příznaky
Kromě žlutého zabarvení kůže a očního bělma může pacient trpět i dalšími příznaky:
- světle zbarvená stolice
- tmavě zbarvená moč
- svědění kůže
- nevolnost a zvracení
- krvácení z konečníku
- průjem
- horečka a zimnice
- slabost
- úbytek hmotnosti
- ztráta chuti k jídlu
- zmatenost
- bolesti břicha
- bolest hlavy
- otoky nohou
- otok a nafouknutí břicha v důsledku nahromadění tekutiny (ascites)
Diagnostika
Diagnóza se stanoví na základě anamnézy, když si člověk stěžuje na zdravotní problémy. Kromě toho je navenek viditelné žluté zbarvení kůže a očí.
Následuje odběr krve a vyhodnocení jaterních parametrů (ALT, AST, ALP, GGT).
Více informací také v článku:
Co odhalí jaterní testy? Co znamenají zvýšené hodnoty?
Dále se provádějí zobrazovací metody, jako je SONO/USG, ERCP, MRCP, CT, MRI (a další podle potřeby a souvisejících příznaků).
Nejčastější nemoci způsobující žloutenku
Virová hepatitida
Virová hepatitida je infekce, která způsobuje zánět a poškození jater. Je známo několik typů hepatitidy. Označují se jako viry hepatitidy A, B, C, D a E.
Hepatitida A a hepatitida E se obvykle šíří kontaktem s potravinami nebo vodou, které byly kontaminovány stolicí nakažené osoby.
Lidé se mohou nakazit hepatitidou E také konzumací nedostatečně tepelně upraveného vepřového, jeleního masa nebo korýšů.
Nakažení lidé mají příznaky 2 až 7 týdnů po kontaktu s virem. Pacienti s hepatitidou A se obvykle uzdraví po několika týdnech bez léčby. V některých případech mohou příznaky trvat až 6 měsíců.
Mezi tyto příznaky mohou patřit např:
- nažloutlé oči a kůže – žloutenka
- tmavě žlutá moč
- průjem
- únava
- horečka
- bolesti kloubů
- ztráta chuti k jídlu
- nevolnost
- bolesti břicha
- zvracení
Ve vzácných případech může hepatitida A vést k selhání jater. Selhání jater v důsledku hepatitidy A je častější u dospělých nad 50 let a u lidí, kteří mají jiné jaterní onemocnění.
Hepatitida A se diagnostikuje kromě typického klinického obrazu také krevním testem na přítomnost IgM protilátek proti hepatitidě A.
Jak se mohu chránit před virovou hepatitidou A? Očkováním. Po překonání hepatitidy A získá nemocný také celoživotní imunitu.
Hepatitida B
Akutní hepatitida B je krátkodobá infekce. U některých lidí mohou příznaky trvat několik týdnů. V některých případech trvají příznaky až 6 měsíců. Někdy se tělo dokáže s infekcí poprat a virus vymizí.
Pokud tělo není schopno s virem bojovat, virus nezmizí a dochází k chronické infekci hepatitidy B. Většina zdravých dospělých a dětí starších 5 let, kteří onemocněli hepatitidou B, se uzdraví a chronická infekce hepatitidy B se u nich nevyvine.
Chronická hepatitida B je dlouhodobá infekce. Pravděpodobnost vzniku chronické hepatitidy B je vyšší, pokud se nemocný nakazil virem jako malé dítě. Asi u 90 % dětí nakažených hepatitidou B se vyvine chronická infekce.
Asi 25 až 50 procent dětí nakažených ve věku 1 až 5 let má chronickou infekci. Pouze asi u 5 procent lidí, kteří se poprvé nakazili v dospělosti, se vyvine chronická hepatitida B.
Infekce hepatitidou B je častější v některých částech světa, například v subsaharské Africe a v některých částech Asie. V těchto oblastech je nakaženo 8 a více procent obyvatel.
Pravděpodobnost nákazy hepatitidou B je vyšší, pokud se dítě narodí matce s hepatitidou B. Virus se může přenést z matky na dítě během porodu.
Lidé mají větší pravděpodobnost nákazy hepatitidou B, pokud:
- mají infekci HIV, protože hepatitida B a HIV se šíří podobným způsobem
- žili nebo měli pohlavní styk s někým, kdo má hepatitidu B
- měli v posledních 6 měsících více než jednoho sexuálního partnera nebo mají v anamnéze sexuálně přenosné onemocnění
- jsou muži, kteří mají sex s muži
- jsou injekčními uživateli drog
- pracují v profesi, jako je zdravotnictví, kde při práci přicházejí do styku s krví, jehlami nebo tělními tekutinami
- žijí nebo pracují v zařízení pro osoby s vývojovým postižením
- mají cukrovku
- mají hepatitidu C
- žijí nebo často cestují do částí světa, kde je hepatitida B běžná
- byli na dialýze ledvin
- žijí nebo pracují ve vězení
- prodělali transfuzi krve nebo transplantaci orgánů před polovinou 80. let 20. století
Akutní komplikace hepatitidy B
Ve vzácných případech může akutní hepatitida B vést k akutnímu selhání jater. To je stav, kdy játra náhle selhávají. Lidé s akutním selháním jater mohou potřebovat transplantaci jater.
Chronické komplikace hepatitidy B
Chronická hepatitida B může vést k:
- Cirhóze – Jizva nahrazuje zdravou jaterní tkáň a brání normálnímu fungování jater. Zjizvená tkáň také částečně blokuje průtok krve játry. Když se cirhóza zhorší, játra začnou selhávat.
- Selhání jater – Játra vážně poškozena a přestávají fungovat. Selhání jater je posledním stádiem jaterního onemocnění. Lidé se selháním jater mohou potřebovat transplantaci jater.
- Rakovina jater – Lidé s chronickou hepatitidou B se pravidelně podrobují krevním a ultrazvukovým kontrolám. Odhalení rakoviny v časném stádiu zvyšuje šanci na její vyléčení.
Diagnostika hepatitidy B zahrnuje anamnézu, fyzikální vyšetření a krevní testy na zjištění protilátek proti hepatitidě B. Provádí se ultrazvukové vyšetření a ve vzácných případech je nutná biopsie jater.
Léčba hepatitidy B začíná až v chronickém stádiu. Užívají se antivirotika (lamivudin, adefovir, entekavir) a peginterferon alfa-a2 (Pegasys).
Jak se mohu chránit před virovou hepatitidou B?
Nejúčinnější ochranu proti hepatitidě B poskytuje očkování. Kromě vakcíny proti viru hepatitidy B je k dispozici kombinovaná vakcína, která poskytuje ochranu také proti hepatitidě A.
Vlastní očkování se řídí různými očkovacími schématy. Obvykle jsou nutné 3 injekce v různých časových intervalech. Požádejte svého praktického lékaře o předepsání a aplikaci vakcíny.
Hepatitida C
Akutní hepatitida C je krátkodobá infekce. Příznaky mohou trvat až 6 měsíců. Někdy se vaše tělo dokáže infekci ubránit a virus odezní.
Chronická hepatitida C je dlouhodobá infekce. Chronická hepatitida C vzniká, když tělo není schopno s virem bojovat. Přibližně u 75 až 85 procent lidí s akutní hepatitidou C se vyvine chronická hepatitida C.
Včasná diagnóza a léčba chronické hepatitidy C může zabránit poškození jater. Bez léčby může chronická hepatitida C způsobit chronické onemocnění jater, cirhózu, selhání jater nebo rakovinu jater.
Osoby ohrožené hepatitidou C:
- injekční uživatelé drog
- obdrželi krevní transfuzi nebo podstoupili transplantaci orgánu před rokem 1992
- pacienti s hemofilií a podáváním srážecích faktorů před rokem 1987
- dialyzovaní pacienti
- pracující s krví nebo infikovanými jehlami
- tetování nebo piercing
- pracující nebo žijící ve vězení
- narození matce s hepatitidou C
- nakažení virem HIV
- osoby s více než jedním sexuálním partnerem v posledních 6 měsících nebo osoby, které v minulosti prodělaly pohlavně přenosnou chorobu
- muži, kteří mají nebo měli pohlavní styk s muži
- sexuální partneři nakažených osob
Diagnostika hepatitidy C zahrnuje anamnézu, fyzikální vyšetření a krevní testy na zjištění protilátek proti hepatitidě C, test RNA hepatitidy C, zjištění genotypu viru.
Provádí se ultrazvukové vyšetření a ve vzácných případech je nutná jaterní biopsie.
V léčbě hepatitidy C se používají léky: pegylovaný interferon, antivirotika - ribavirin, daklatasvir, elbasvir, ledipasvir, ombitasvir, dasabuvir. Léčba trvá 8–24 týdnů. Závisí na genotypu viru, závažnosti jaterního poškození, předchozí léčbě hepatitidy C.
Jak se mohu chránit před virovou hepatitidou C?
Očkování proti virové hepatitidě C neexistuje, ale je stále ve vývoji. Proto je nutné dodržovat určité zásady:
- nesdílet injekční jehly ani jiný materiál používaný k výrobě drog
- nosit rukavice, pokud se musíte dotýkat krve nebo otevřených vředů jiné osoby
- ujistit se, že váš tatér nebo piercer používá sterilní nástroje a neotevřený inkoust
- nesdílet osobní předměty, jako jsou zubní kartáčky, holicí strojky nebo kleštičky na nehty
- vyhýbat se promiskuitnímu chování
Hepatitida D
Virus hepatitidy D je neobvyklý. K nákaze může dojít pouze při infekci virem hepatitidy B. Hepatitida D je tak dvojí infekcí.
Před hepatitidou D se můžete chránit tak, že se ochráníte před hepatitidou B. To znamená, že se necháte očkovat vakcínou proti hepatitidě B.
Akutní hepatitida D je krátkodobá infekce. Příznaky akutní hepatitidy D jsou stejné jako u jakéhokoli typu hepatitidy a často jsou závažnější.
Chronická hepatitida D je dlouhodobá infekce. Chronická hepatitida D vzniká, když se vaše tělo nedokáže bránit viru a virus nezmizí.
U lidí s chronickou hepatitidou B a D se komplikace objevují častěji a rychleji než u lidí, kteří mají pouze chronickou hepatitidu B.
Novorozenecká žloutenka
Žloutenka je nejčastějším stavem, který vyžaduje lékařskou péči a hospitalizaci u novorozenců.
Postihuje až 60–85 % zralých novorozenců.
Žluté zbarvení kůže a skléry u novorozenců se žloutenkou je důsledkem hromadění nekonjugovaného bilirubinu. U většiny kojenců je nekonjugovaná hyperbilirubinémie odrazem normálního přechodného jevu.
U některých kojenců však může dojít k nadměrnému zvýšení sérové hladiny bilirubinu. To může být důvodem k obavám. Nekonjugovaný bilirubin je neurotoxický a může způsobit smrt novorozenců a celoživotní neurologické následky u kojenců, kteří přežijí (kernikterus).
Mezi rizikové faktory novorozenecké žloutenky patří:
- Rasa: Výskyt je vyšší u východních Asiatů a amerických Indiánů a nižší u Afričanů/Afroameričanů.
- Geografické podmínky: Prevalence je vyšší v populacích žijících ve vysokých nadmořských výškách. Například Řekové žijící v Řecku mají vyšší prevalenci než ti, kteří žijí mimo Řecko.
- Genetické a rodinné riziko: Výskyt je vyšší u kojenců se sourozenci, kteří měli významnou novorozeneckou žloutenku, a zejména u kojenců, jejichž starší sourozenci byli léčeni pro novorozeneckou žloutenku. Výskyt je rovněž vyšší u kojenců s mutacemi/polymorfismy v genech kódujících enzymy a proteiny podílející se na metabolismu bilirubinu. Také je vyšší u kojenců s homozygotním nebo heterozygotním deficitem glukóza-6-fosfatáza dehydrogenázy (G-6-PD) a jinými dědičnými hemolytickými anémiemi. Kombinace těchto genetických variant zhoršují novorozeneckou žloutenku.
- Výživa: Výskyt je vyšší u kojenců, kteří jsou kojeni nebo dostávají nedostatečnou výživu. Mechanismus tohoto jevu není zcela objasněn. Pokud je však zahrnut nedostatečný objem výživy, zvýšená enterohepatální cirkulace bilirubinu pravděpodobně přispívá k prodloužení žloutenky.
- Mateřské faktory: Kojenci matek s diabetem mají vyšší výskyt. Užívání některých léků může výskyt zvyšovat, zatímco jiné léky výskyt snižují. Některé rostlinné léky užívané kojící matkou mohou zřejmě žloutenku u kojence zhoršit.
- Porodní hmotnost a gestační stáří: Výskyt je vyšší u předčasně narozených dětí a dětí s nízkou porodní hmotností.
- Vrozená infekce
Hodnoty bilirubinu nad 1,5 mg/dl (26 µmol/l) jsou považovány za abnormální. Žloutenka se klinicky projeví při hodnotách nad 5 mg/dl (86 µmol/l).
Léčba
Cílem léčby nekonjugované hyperbilirubinémie je udržet koncentrace bilirubinu v rozmezí, ve kterém je riziko neurotoxicity bilirubinu nízké.
Kauzální léčba hyperbilirubinémie je založena na léčbě vyvolávajícího onemocnění. Je možná až po stanovení správné diagnózy základního onemocnění po důkladné diferenciálně diagnostické analýze pacienta na základě anamnézy, klinických příznaků, laboratorních a zobrazovacích vyšetření.
Symptomatická léčba zahrnuje optimalizaci enterální výživy, fototerapii, výměnnou transfuzi a farmakologickou intervenci.
Fototerapie snižuje koncentraci bilirubinu. Funguje na principu světelné degradace bilirubinu v kůži na netoxické produkty, které se z těla vylučují nezávisle na funkci jater.
Světelné záření určité vlnové délky působí na nekonjugovaný bilirubin tak, že jej mění na formu rozpustnou ve vodě. Tato forma může být z těla vyloučena močí.
Gilbertův syndrom
Gilbertův syndrom není nemoc v klasickém slova smyslu. Jedná se spíše o běžnou a benigní dědičnou variantu metabolismu bilirubinu, která se může vyskytovat až u 6 % populace. Mutovaný gen se označuje UGT1A1.
Lidé s Gilbertovým syndromem neprodukují dostatečné množství jaterních enzymů, které by udržovaly bilirubin na normální úrovni. V důsledku toho se v těle hromadí nadbytečný bilirubin. Vzniká hyperbilirubinémie.
Příznaky
Přibližně 1 ze 3 osob s Gilbertovým syndromem nemá žádné příznaky. O tom, že trpí tímto onemocněním, se dozvídají až po provedení krevních testů na jiná onemocnění.
Mezi pacienty s příznaky je nejčastějším příznakem žloutenka způsobená zvýšenou hladinou bilirubinu v krvi. Žloutenka může zbarvit kůži a oční bělmo do žluta, ale není škodlivá.
U lidí s Gilbertovým syndromem se také občas vyskytuje:
- tmavě zbarvená moč nebo hlinitá stolice
- potíže se soustředěním
- závratě
- gastrointestinální problémy, jako jsou bolesti břicha, průjem a nevolnost
- únava
- příznaky podobné chřipce, včetně horečky a zimnice
- ztráta chuti k jídlu
Diagnostika onemocnění se zaměřuje na typický klinický obraz a krevní testy:
- jaterní funkční testy a měření hladiny bilirubinu
- genetické testy na přítomnost genové mutace, která způsobuje Gilbertův syndrom
Prognóza
Žloutenka může způsobit nažloutlý vzhled, který může být znepokojující. Žloutenka a Gilbertův syndrom však nevyžadují léčbu.
Žlučníkové kameny
Žlučník je malý orgán hruškovitého tvaru na pravé straně břicha, těsně pod játry. Jeho funkcí je uchovávat žluč, která se tvoří v játrech.
Kameny tvořící se ve žlučníku (cholecystolitiáza) mohou vést k bolesti v pravé horní části břicha nebo uprostřed v oblasti žaludku.
Bolest žlučníku můžete častěji pociťovat po konzumaci potravin s vysokým obsahem tuku, jako jsou smažená jídla. Bolest se ale může objevit téměř kdykoli.
Bolest způsobená žlučovými kameny obvykle trvá jen několik hodin, ale může být silná.
Pokud se žlučníkové kameny neléčí nebo nejsou rozpoznány, mohou se příznaky zhoršit. Příznaky mohou zahrnovat:
- vysoká teplota
- zrychlený srdeční tep
- zežloutnutí kůže a očního bělma (žloutenka)
- svědění kůže
- průjem
- zimnice
- zmatenost
- ztráta chuti k jídlu
Výše uvedené příznaky vznikají při zánětu žlučníku, při cestování žlučových kamenů do žlučových cest (choledocholitiáza) nebo při pankreatitidě (zánět slinivky břišní).
Žlučníkové kameny mohou být cholesterolové, které vznikají při nadbytku cholesterolu, nebo pigmentové, které vznikají při nadbytku bilirubinu. Malé kameny se zahuštěnou žlučí ve žlučníku se nazývají žlučníkový kal nebo sludge.
Diagnostika se opírá o ultrazvukové vyšetření břicha nebo CT břicha. V nejasných případech se diagnostika opírá o radionuklidové vyšetření žlučníku a o laboratorní vyšetření s nálezem hyperbilirubinémie (zvýšená hladina bilirubinu) a zvýšených jaterních parametrů.
Léčba
Léčba asymptomatických pacientů zahrnuje léky na ředění žluči (kyseliny deoxycholová a ursodeoxycholová), spasmolytika (léky uvolňující křeče) a analgetika proti bolesti a antibiotickou léčbu zánětu.
Uvízlý kámen ve žlučovodu by měl být řešen pomocí ERCP (endoskopická retrográdní cholangioskopie). ERCP kámen jednak identifikuje, jednak jej může odstranit.
Ultrazvukové rozbíjení kamenů (litotrypse) je pro malý úspěch je na ústupu. Při velkém množství kamenů ve žlučníku se nejčastěji provádí odstranění žlučníku cholecystektomií. Cholecystektomie se provádí laparoskopicky.
Jak se léčí: Žloutenka
Léčba žloutenky
Zobrazit víceŽloutenku se léčí
Žloutenku vyšetří
Další názvy
Zajímavé zdroje informací
Související