- wikiskripta.eu - Pásový opar
- pediatriepropraxi.cz - Herpes zoster – pásový opar aktuálně a přehledně
- solen.sk - Herpes zoster: závažná, ale preventabilní nemoc
- pain.sk - Diagnostika a klinický obraz herpes zoster
- odbornost.avenier.cz - Herpes zoster - jeho komplikace a prevence
- vakciny.net - Vakcinace při pásovém oparu
Pásový opar: Přenos herpetu zoster, příznaky, léčba a komplikace?
Pásový opar je virové infekční onemocnění, které se projevuje nepříjemnými obtížemi v podobě bolesti a kožní vyrážky. Má stejného původce jako plané neštovice, avšak ve většině případů se vyskytuje v dospělosti a stáří.
Hlavní příznaky
- Malátnost
- Bolest kůže
- Bolest nervů
- Bolest oka
- Bolestivé lymfatické uzliny
- Horečka
- Zvýšená tělesná teplota
- Nevolnost
- Deprese – depresivní nálada
- Hyperpigmentace
- Vyrážka
- Nechutenství
- Poruchy citlivosti
- Poruchy koncentrace
- Puchýř
- Pupínky
- Svalová slabost
- Svědění kůže
- Únava
- Úzkost
- Zvracení
- Vyčerpání
- Zarudlá kůže
- Zhoršení zraku
- Zvětšené mízní uzliny
Vlastnosti
Co je to pásový opar a proč vzniká?
Víte, jak se kromě bolesti projevuje a jak dochází k jeho přenosu?
Může být herpes zoster skrytý, bez výsevu?
Léčí se antibiotiky či antivirotiky.
Pomohou bylinky? Co vyrážky a sprchování?
Odpovědi na tyto časté otázky uvádíme v článku.
Jeho původcem je varicella zoster virus – VZV. Ten má na svědomí i typické onemocnění dětského věku, a to plané neštovice.
Varicella zoster virus – VZV nebo také Human herpes virus 3 (HHV-3).
Jde o DNA virus z čeledi Herpesviridae, podčeleď Alfaherpesviridae (α-herpetický virus). Známe více poddruhů herpesvirů. Bližší informace naleznete také v článku opar.
Herpes viry jsou celosvětově rozšířené.
Primoinfekce (první nákaza) VZV se projeví jako varicela – plané neštovice. Většina lidí prodělá plané neštovice už v dětství. Pouze přibližně 2 % případů probíhají ve věku nad 20 let.
Po přeléčení se virus z těla zcela neodstraní.
Ale...
Přežívá ve skryté (latentní) formě v gangliích senzorických nervů hlavových nebo zadních míšních kořenů. Dalo by se říci, že virus přespává až do doby jeho reaktivace.
Ganglium, ganglion, ganglia – nervové uzliny, které tvoří shluky specifických nervových buněk (neuronů).
Jeho opětovnou aktivaci mohou zapříčinit různorodé okolnosti. Patří k nim například oslabení imunity, jiné onemocnění či operační zákrok. Spouštěčem může být i nadměrný stres.
Virus se může nacházet ve více místech nervového systému. V závislosti na umístění se při opětovném spuštění přemnožení vyskytují potíže.
Mohou to být nervové buňky v oblasti:
- trojklanného nervu
- hrudní páteře
- bederní páteře
- křížové páteře
- genitální části
- a jiné
Virus se během vhodných podmínek začne opět množit. Šíří se podél nervových vláken – kožních dermatomů. V příslušné oblasti způsobuje nepříjemnou bolest a typický kožní výsev – vyrážky či vřídky.
Dermatom je oblast kůže inervovaná nervovými vlákny z jednoho míšního kořene.
Několik faktů...
O herpesvirech víme, že jich je velké množství. Mají různé biologické vlastnosti. Jejich společnou je schopnost přežívat skrytě (latentně) v buňkách hostitele, tedy člověka.
K opakovanému vypuknutí potíží dochází z různých příčin, jako je oslabená imunita, jiné onemocnění, operace, úraz či nadměrný stres a fyzická zátěž.
Při infekci se udává inkubační doba přibližně 14 dní.
V době latence, tedy v době spánku, je virus neinfekční. Vysoce infekční jsou kožní puchýřky, které jsou projevem herpetu zoster.
Uvádí se fakt, že k reaktivaci po planých neštovicích dochází přibližně v 10–20 % případů pouze jedenkrát v životě.
Druhá reaktivace se vyskytuje méně často, a to přibližně v 5 % případů.
Pásový opar je infekční onemocnění, které se vyskytuje v každém věku a u každého pohlaví. Ale nacházíme informace, že u mužů vypukne o něco častěji.
V dětském věku dochází k jeho vzplanutí vzácně.
Vyšší náchylnost mají většinou lidé nad 50 let. Tato věková kategorie tvoří asi dvě třetiny pacientů.
Riziko vypuknutí pásového oparu u lidí na 65 let je 25 % a u lidí nad 85 let až 50 %.
U mladých lidí je nutné myslet na stavy poruchy imunity či HIV.
Infekčnost při pásovém oparu
Pásový opar je infekční onemocnění. Herpes se nešíří v době latence – v bezpříznakovém období. V době, kdy dochází k jeho množení v nervových buňkách, se šíří do kůže.
Na kůži vznikají puchýře vyplněné virem.
Po prasknutí dochází k přenosu vzduchem či kontaktem. Vnímavé osoby, tedy lidé bez předchozího kontaktu s VZV, jsou ohroženy vzplanutím planých neštovic.
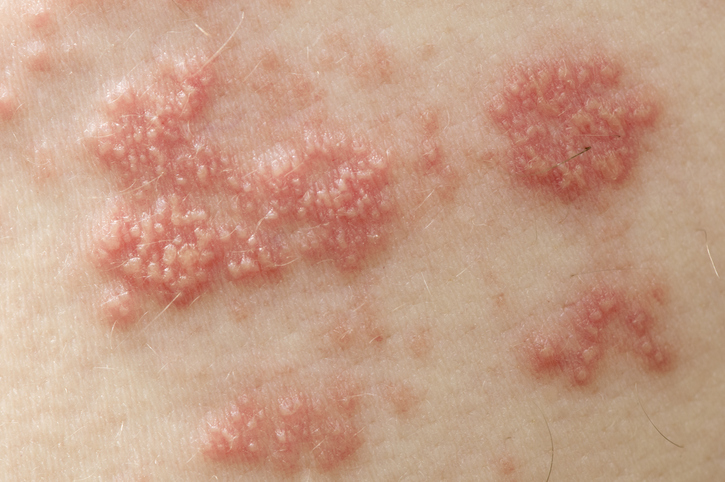
Podobně jako při neštovicích po zaschnutí kožních defektů a překrytí strupem se již virus nešíří.
Uvádí se, že při pásovém oparu je míra přenosu o něco nižší než při planých neštovicích.
Příčiny
Při opětovném vzplanutí onemocnění se virus množí a šíří podél nervových vláken. Odtud prostupuje až do kůže. Následně vyvolává typické příznaky.
K onemocnění dochází reaktivací nebo reinfekcí virem u již imunizovaného člověka.
Přesná příčina reaktivace viru není zcela objasněna.
Uvádějí se různé rizikové faktory, které ji podporují. Mezi ně patří například:
- nadměrný emoční stres
- nadměrná fyzická aktivita
- chronická únava
- podvýživa
- vyšší věk, a to hlavně nad 65 let
- úraz
- operace
- akutní onemocnění
- šokový stav
- imunosuprese neboli oslabení imunity
- porucha imunity
- léčba – imunosupresivní, chemoterapie, radioterapie
- chronické onemocnění
- onkologické onemocnění, Hodgkinova nemoc, lymfom
- HIV – AIDS
Příznaky
V prvních dnech, před samotným výsevem pupínků, bývá přítomné svědění. Svědění se vyskytuje v části průběhu postižených nervových vláken.
Svědění může střídat štípání, pálení či jiná intenzivní bolest a porucha citlivosti kůže.
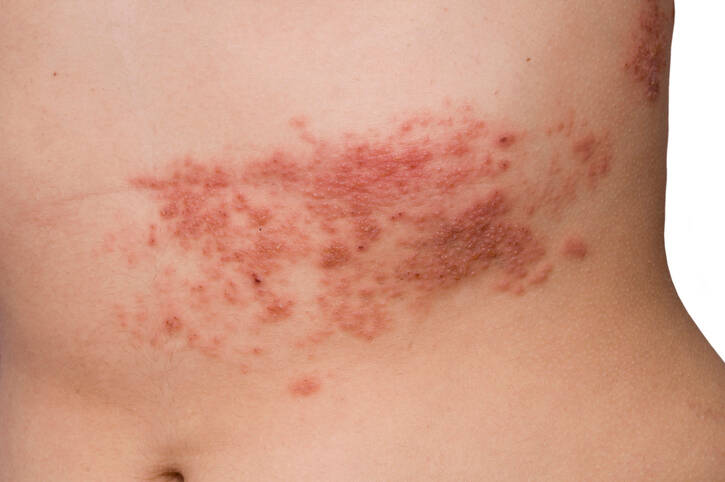
Následně se po několika dnech na kůži objevuje kožní výsev, a to v podobě vyrážek či puchýřů. V okolí kožního defektu je přítomno zarudnutí a místo je bolestivé.
Typické pro puchýře je jejich praskání, mokvání a krvácení.
V tuto dobu je rizikové sekundární infikování bakteriemi. Podobně jako při neštovicích streptokok či stafylokok.
Během období výsevu vyrážek v jejich puchýřkové formě až do zaschnutí se VZV z mokvající tekutiny šíří.
Symptomy onemocnění a kožní vyrážka je většinou přítomna unilaterálně (na jedné straně těla) v průběhu nervového vlákna.
Po celou dobu průběhu je na kůži přítomno několik stádií vyrážek – pupence, vyrážky, puchýře, i mokvání či strupy.
Vyrážka má postupně podobu:
- makuly – plošná skvrna bez výstupu nad plochu kůže
- papuly – pupenec do 1 cm nad plochu kůže
- vezikuly – puchýř
- pustuly – hnisavý obsah – zakalení vezikuly
- krusty – strupy
Kožní defekty zaschnou přibližně za 10 dní. Celkově může průběh přetrvávat i 4 týdny.
Herpes zoster se může vyskytnout na jakémkoli místě lidského těla:
- často oblast trupu, hruď, pas v přední či zadní oblasti
- oblast hýžďového svalu
- stehna
- genitálie
- ramena
- hlava – oblast nervu trigeminu (trojklanného nervu)
- ucho, zvukovod
- nebezpečné je postižení oka, hrozí slepota
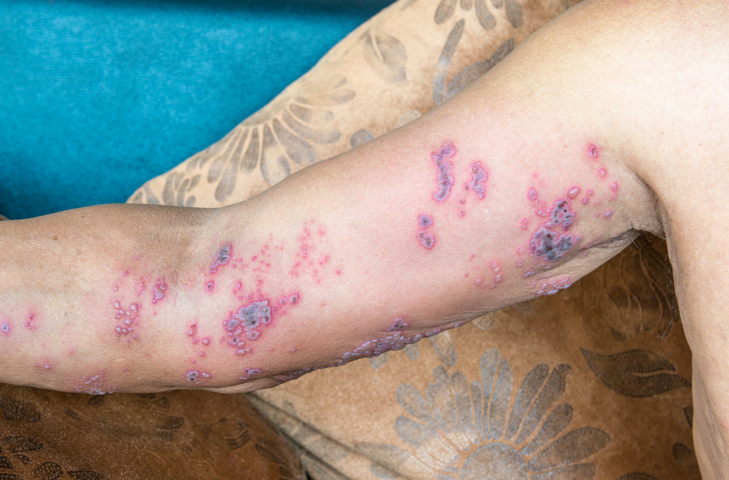
Shrnutí hlavních příznaků při pásovém oparu:
- svědění, štípání a pálení kůže
- porucha citlivosti kůže v dané oblasti
- intenzivní bolest kůže
- bolest zhoršuje pohyb a přiléhavé oděvy
- výsev kožních vyrážek až po puchýře
- vysychání na strupy
- zvětšení a bolest regionálních uzlin
- hypopigmentace (zblednutí kůže) či hyperpigmentace kůže
- i pozdější přetrvávající neuralgie – bolest
- zvýšení tělesné teploty
- únava, vyčerpanost
- nechutenství
- nevolnost, pocit na zvracení (nauzea)
- až zvracení (vomitus)
Onemocnění výrazně snižuje kvalitu života. Člověk by měl být izolován, může trpět úzkostí až depresí. Problém činí i sprchování či oblékání a jiné běžné životní činnosti.
- únava
- porucha spánku
- nechutenství
- omezení aktivity
- úzkost až deprese
- porucha koncentrace
- omezení sociální život
Formy pásového oparu
Herpes zoster se rozděluje na primární a sekundární.
Primární se označuje také jako idiopatický, bez známé a zřejmé příčiny. Sekundární má většinou příčinu v jiných onemocněních. Příkladem jsou onkologická onemocnění, cukrovka, onemocnění jater a ledvin, porucha imunity či HIV – AIDS.
Tabulka uvádí dělení podle postižení dermatomu neboli příslušející části inervace
| Herpes zoster cephalicus | Při postižení v oblasti hlavy a krku |
postižení hlavových nervů:
|
| Herpes zoster oticus |
| |
| Herpes zoster ophtalmicus |
| |
| Herpes zoster maxillaris a mandibularis |
| |
| Herpes zoster facialis |
| |
| Herpes zoster thoracicus a intercostalis | v oblasti dermatomů hrudní páteře Th 5 až Th 12 |
|
| Herpes zoster laryngis | zasahuje oblast inervace n. IX. - nervus glossopharyngeus (jazykohltanový nerv) a n. X. - nervus vagus (bloudivý nerv) |
|
| Herpes lumbosacralis | oblast dermatomu L2 a S2 |
|
| Herpes bilateralis | vzácnější | na obou polovinách těla |
| Herpes multiplex | postižení několika dermatomů | |
| Herpes generalisatus | Herpes zoster diseminatus |
|
| Herpes zoster sine herpete | Herpes bez kožních defektů typických pro herpes i jako zoster sine exanthemate |
Na kůži se netvoří puchýře a vyrážky, avšak přítomné jsou potíže v průběhu dermatomu
|
Jiná forma dělení ho rozlišuje podle probíhajícího obrazu, a to na:
- herpes zoster bullosus – mohou se tvořit jizvy
- přítomnost vezikul – puchýřů
- zakalený obsah
- hnisavý obsah
- velikost jako špendlíková hlavička až vlašský ořech – v případě splývání
- herpes zoster haemorrhagicus - přítomné krvácení puchýřů
- herpes gangraenosus et necroticus - spodek puchýřů odumřelý
- tvoří se hnědé až černé strupy
- vyhojení jizvou
- herpes zoster cum impetiginisatio jako následek sekundární superinfekce
Herpes zoster může zapříčinit různé komplikace
Míra výskytu komplikací uvádí v rozmezí 10–50 %.
Mezi nejčastější patří sekundární bakteriální infekce kožních defektů. Po přeléčení bývá přítomna neuralgie, tedy neurologická bolest.
Závažné je poškození očí (porucha zraku až slepota), mozku (encefalitida, meningitida a různé neurologické potíže, poruchy hybnosti a podobně), jater, plic (zápal plic) a jiných orgánů.
Herpes zoster zvyšuje riziko výskytu kardiovaskulárních onemocnění, a to z důvodu poškození cév s možným následkem infarktu myokardu či cévní mozkové příhody.
Výskyt komplikací podmiňuje zejména přítomnost jiných onemocnění, ať už onkologických, nebo imunitních.
Diagnostika
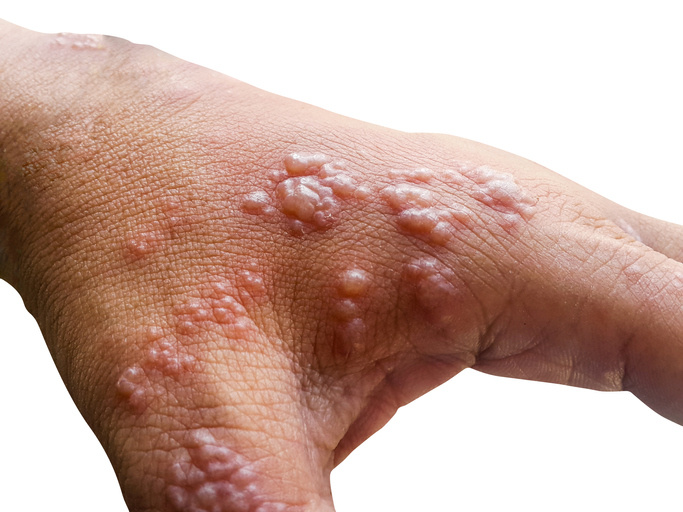
Při nejasnostech se připojuje laboratorní diagnostika. Jako například PCR (polymerová řetězová reakce), případně stěr z defektu a přímý důkaz přítomnosti viru.
Důležitá je diferenciální diagnostika, jejímž úkolem je odlišení jiné příčiny obtíží.
Je nutné odlišit pásový opar například od závažného průběhu herpes simplex. Při prodlení kožního výsevu je potřeba myslet i na jiné bolestivé stavy, jako vertebrogenní algický syndrom (bolest od páteře), neuralgii, ledvinové či žlučníkové kameny a při bolesti na hrudi i koronární syndrom.
S dlouhodobými zdravotními problémy se člověk obává i rakoviny.
Tehdy může diagnostika zahrnovat i ostatní vyšetřovací metody, jako je například EKG, odběr troponinu a krve na jiné laboratorní i zánětlivé parametry, neurologické vyšetření, GFS (gastrofibroskopii), sonografii (USG), CT, MRI, RTG a jiné.
Průběh
Jako první, ještě před kožním výsevem, bývá v postižené oblasti přítomno svědění či štípání kůže. Případně může jít o jiný pocitový vjem. Nastupuje intenzivní bolest.
Bolest může předcházet i 5 dní před výsevem vyrážek.
V průběhu několika dnů se objevuje také typická vyrážka. Má charakteristický pásový tvar a ohraničení v ploše, kde se tvoří jedna či více skupinek defektů.
Velikost puchýřů je jako špendlíková hlavička či zrnko rýže. Mohou však splývat dohromady.
Kůže je napnutá, vyplněná nejdříve čirou tekutinou. Později se obsah zakalí a je až šedo-žlutý.
Po celou dobu se v postižené lokalitě vystřídají všechny stupně vyrážky. Od zarudnutí a pupínků až po praskající puchýře či strupy. Obrazně se tento jev označuje jako hvězdná mapa.
Vyrážky a puchýře se nesmí škrábat. Hrozí riziko sekundární bakteriální infekce a vyhojení jizvou.
Samotné kožní defekty jsou bolestivé. Bolest zhoršuje pohyb, sprchování či přiléhavý oděv. Z důvodu těchto těžkostí a možného přenosu je nutná pracovní neschopnost a izolace. Onemocnění celkově omezuje kvalitu života.
Nejsou výjimečné stavy úzkosti až deprese ze zhoršeného zdravotního stavu a sociálního omezení.
Nejtypičtějším místem výskytu kožního výsevu je trup, s rozšířením i na horní či dolní končetiny. Nebezpečný je herpes na hlavě a v oblasti obličeje.
Většinou se symptomy rozvíjejí v průběhu nervu odstupujícího od příslušného kořene, a to jednostranně. Popisuje se ovšem i bilaterální herpes zoster - tedy na obou polovinách těla. Vyskytují se i případy, kdy kožní projev chybí a přítomné jsou pouze ostatní popisované potíže.
Po přeléčení se může vyskytovat neuralgická bolest, která přetrvává i dlouhodobě. Specifický průběh se odvíjí od komplikací a místa postižení.
Neuralgická postherpetická bolest může přetrvávat měsíce až roky.
Pásový opar a těhotenství
Problémem je hlavně prvotní infekce VZV během těhotenství, tedy vystavení těhotné, která ještě neměla plané neštovice.
Virus přechází placentou a může poškodit plod.
Jak uvádíme v článku o neštovicích, rizikem jsou vývojové vady plodu, a to při kontaktu během prvního trimestru. Důsledkem infekce je kongenitální varicella.
Stejně tak je vysoce rizikové i období před porodem (přibližně 2–3 týdny) a po porodu. Těžký průběh se dá očekávat hlavně v posledních 5 dnech před porodem a těsně po něm. Tehdy vzniká neonatální varicella.
Uvádí se, že od 20. až do 36. týdne těhotenství onemocnění plod neovlivní. Pozitivně ovlivňuje imunitní odpověď matky. Plod je částečně vybaven protilátkami, které přestoupily placentou.
Jak se léčí: Pásový opar
Léčba pásového oparu: Co pomáhá? Léky na bolest a antivirotika
Zobrazit vícePásový opar se léčí
Pásový opar vyšetří
Další názvy
Zajímavé zdroje informací
Související