- Fiala, Jíři Valenta, Lada Eberlová
- solen.sk - Rakovina děložního čípku a možnosti její prevence, Autor: Mgr.
- noisk.sk - Co je to rakovina děložního čípku? Průvodce pro pacienty ESMO
- hpv-college.sk - Očkování proti HPV virům
- medchir.sk - Plastiky děložního čípku - konizace
- mayoclinic.org - Rakovina děložního čípku
- medicalnewstoday.com - Co byste měli vědět o rakovině děložního čípku
- cancer.gov - Rakovina děložního čípku - verze pro pacienty
Rakovina děložního čípku: Příčiny a příznaky. Očkování jako prevence?
Rakovinu děložního čípku je možné zachytit při pravidelných gynekologických prohlídkách pomocí screeningu, který se provádí jednou ročně v ordinaci gynekologa. Při včasném zachycení patří k nejúspěšněji léčitelným nádorovým onemocněním.
Hlavní příznaky
- Malátnost
- Bílý výtok z pochvy
- Bolest břicha
- Bolest močové trubice
- Bolest při pohlavním styku - dyspareunie
- Bolest v podbřišku
- Bolest při močení
- Bolest zad
- Anémie (chudokrevnost)
- Hnisavý výtok z pochvy
- Krvácení mimo menstruační cyklus
- Krvácení po pohlavním styku
- Nechutenství
- Nevolnost
- Otoky končetin
- Otok
- Poruchy menstruačního cyklu
- Páchnoucí výtok z pochvy
- Únava
- Vaginální výtok
- Voda v břiše
- Zvětšené mízní uzliny
Vlastnosti
Rakovina děložního čípku je čtvrtým nejčastějším nádorovým onemocněním u žen. Nejčastěji postihuje mladší ženy do 45 let.
Při pravidelných gynekologických prohlídkách je snadno diagnostikována v časném stadiu s účinnou léčbou.
Anatomie ženských pohlavních orgánů
Vnitřní pohlavní orgány se skládají z:
- Děložní hrdlo – Má tvar válce na konci dělohy a tvoří kanál mezi dělohou a pochvou. Vnější branka děložního čípku je pokryta hlenem, který zabraňuje pronikání bakterií do dělohy.
- Pochva – Pochva spojuje vnitřní pohlavní orgány s vnějšími. Je asi 7–10 cm dlouhá, pružná a při pohlavním styku se prodlužuje.
- Děloha – Dutý orgán, který se nachází v malé pánvi a skládá se z těla dělohy a děložního čípku.
- Vejcovody – Nacházejí se v horní části dělohy. Jsou to tenké trubice o tloušťce přibližně 1 cm a délce 10–12 cm. Jejich úkolem je zachytit vajíčko uvolněné z vaječníku během ovulace.
- Vaječníky – Produkují ženské pohlavní hormony a během ovulace vylučují vajíčko připravené k oplodnění.
Rakovina děložního čípku začíná vznikat ve tkáních děložního hrdla tvorbou abnormálních buněk. Její vznik nejčastěji souvisí s infekcí HPV, která byla zjištěna u 99 % případů rakoviny děložního čípku.
Obvykle se jedná o pomalu rostoucí rakovinu. Může probíhat bez příznaků a je zachycena při screeningovém preventivním vyšetření.
Rakovina děložního čípku se nejčastěji vyskytuje v rozvojových zemích s nižší mírou prevence.
Onemocnění může mít různý stupeň závažnosti. Děložní čípek postihuje několik typů nádorů.
Typy rakoviny děložního čípku
Dlaždicobuněčné nádory tvoří 70–80 % případů rakoviny děložního čípku. Tento typ rakoviny začíná v tenkých, plochých buňkách vystýlajících děložní čípek.
Nádory žlázového epitelu (adenokarcinom) tvoří 20–25 % případů rakoviny děložního čípku. Jejich vznik začíná v buňkách děložního čípku produkujících hlen a jinou tekutinu.
Ostatní epiteliální nádory jsou vzácnější.
Klasifikace podle pokročilosti onemocnění
Termín cervikální intraepiteliální neoplazie (CIN) se používá pro označení změny na děložním čípku, která ještě není rakovinná, ale časem může vést k rakovině.
Dělí se na tři stadia
CIN 1 - Abnormální buňky se nacházejí v jedné třetině tloušťky vrstvy děložního hrdla. Tyto změny se mohou časem vrátit do normálu a ve většině případů není nutná žádná léčba.
CIN 2 - Abnormální buňky se nacházejí v jedné až dvou třetinách tloušťky vrstvy děložního hrdla.
CIN 3 - Abnormální buňky pokrývají celou tloušťku vrstvy děložního hrdla.
U CIN 2 a CIN 3 se abnormální buňky odstraňují, aby se časem nevyvinula rakovina.
Podle stagingového systému FIGO se určují 4 stadia rakoviny. Čím nižší číslo, tím lepší prognóza.
Spolu se systémem FIGO se k určení stadia rakoviny děložního čípku používá systém TNM (T – nádor, velikost nádoru, N – uzliny, zda se nádor rozšířil do lymfatických uzlin a M – metastázy, rozšíření do vzdálených míst v těle).
Stupně FIGO
- stupeň – Nádor se nachází pouze na děložním čípku.
- stupeň – Nádor již postihuje tkáně mimo dělohu, ale nerozšířil se do pánevní stěny nebo dolní části pochvy.
- stupeň – Nádor postihuje také dolní třetinu pochvy, pánevní stěnu nebo způsobuje poškození a dysfunkci ledvin.
- stupeň – Nádor se rozšířil do pánve a zasahuje do močového měchýře nebo konečníku. Rakovina se rozšířila do vzdálených orgánů mimo pánev, postihuje lymfatický systém a metastazuje do plic, kostí nebo jater.
Příčiny
HPV infekce je etiologickým faktorem způsobujícím rakovinu děložního čípku.
HPV infekce, tj. lidský papilomavirus, však sama o sobě nemůže způsobit rakovinu. Pro vznik rakoviny, růst nádoru a jeho maligní progresi jsou nutné i jiné faktory než infekce HPV.
Přenos infekce HPV je možný různými cestami. Hlavním způsobem přenosu je pohlavní styk, a proto k němu dochází především u sexuálně aktivních osob.
Většina typů HPV nezpůsobuje žádné potíže a sama vymizí. Některé typy způsobují například genitální bradavice. Některé způsobují změny na děložním čípku, což vede ke vzniku rakoviny děložního čípku.
Rizikové faktory, které zvyšují výskyt rakoviny děložního čípku, jsou následující:
- Přetrvávající infekce vysoce rizikovými HPV viry
- HIV a AIDS
- Kouření
- Antikoncepce
- Rodinná anamnéza
- Předchozí rakovina pochvy, vulvy, rakovina pánve, močových cest
Absence rizikových faktorů neznamená, že rakovinou děložního čípku určitě neonemocníte.
Faktory, které snižují vznik rakoviny:
- Bezpečný sex
- Očkování proti HPV
- Pravidelný screening k odhalení abnormálních změn na děložním čípku
Prevence
Rakovinu děložního čípku lze velmi dobře sledovat pomocí pravidelných kontrol.
V současné době je k dispozici také vakcína proti HPV. Vakcíny chrání tělo nejen před rakovinou děložního čípku, ale také před dalšími onemocněními souvisejícími s virem HPV.
Očkování proti HPV
Očkování proti lidskému papilomaviru (HPV) je jedním z nejdůležitějších preventivních programů.
Očkovat se mohou dívky, ženy, chlapci i muži.
Nejúčinnější je vakcína podaná před prvním pohlavním stykem. Sexuálně aktivní osoba, která se nechá očkovat, může významně snížit riziko vzniku onemocnění virem HPV.
Více informací o očkování si můžete přečíst v článku:
Co je HPV a očkování proti HPV? Nejde jen o bradavice...
Příznaky
Zpočátku, než buňky začnou růst a rozvine se rakovina, žena nepociťuje žádné příznaky. Rakovinu s největší pravděpodobností odhalí až po screeningovém vyšetření gynekologem.
Nejčastějšími příznaky rakoviny děložního čípku jsou:
- krvácení mezi menstruačními cykly
- nepříjemné pocity, nepříjemné pocity, bolest při pohlavním styku
- krvácení po pohlavním styku, po cvičení
- krvácení u žen po menopauze
- vaginální výtok se silným zápachem
- vaginální výtok s příměsí krve
- bolest v pánevní oblasti
- zvětšené lymfatické uzliny
Pokud není onemocnění zachyceno včas a nádor se rozšíří do okolních tkání, dochází k bolestem v oblasti pánve a kříže, bolestivosti, pálení při močení, později k úbytku hmotnosti, snížení celkové fyzické výkonnosti. Může se objevit i "voda v břiše", tj. tekutina v oblasti břišní stěny.
Nadměrné zvětšení lymfatických uzlin se někdy může projevit jednostranným otokem končetiny.
Diagnostika
V současné době se k diagnostice používají prebioptické metody. Při pravidelné preventivní prohlídce u gynekologa jsou ještě zachycena preinvazivní stadia onemocnění.
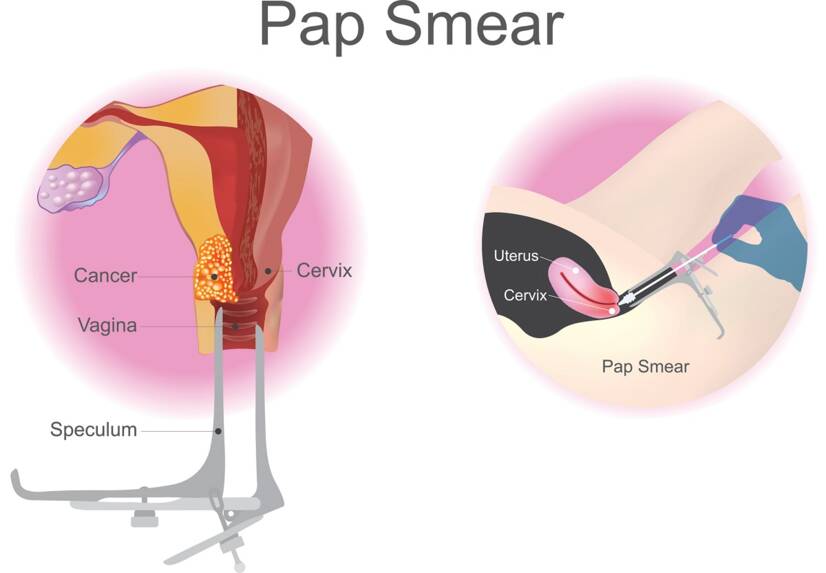
Při gynekologické prohlídce se provádí fyzikální vyšetření a onkocytologický stěr z děložního čípku.
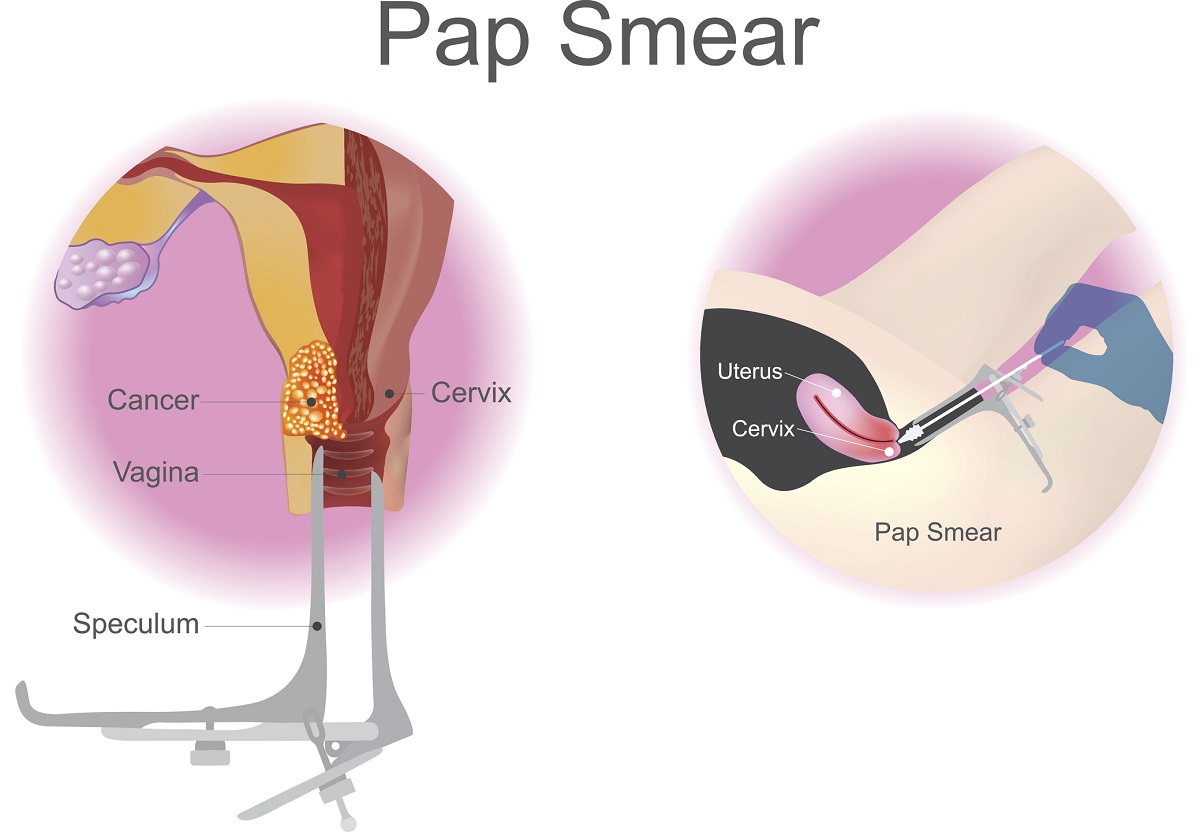
Donedávna se Papův test prováděl za účelem zjištění změn na děložním čípku. Zachytil abnormality v buňkách a snížil výskyt rakoviny o 60–90 %. V současné době již existuje test HPV DNA, který má vyšší citlivost než Papův test a poskytuje větší ochranu před rakovinou děložního čípku díky včasnému odhalení.
Diagnostika se provádí vyšetřením děložního čípku, pochvy a pánve na přítomnost abnormalit.
Pokud jsou při screeningovém testu nalezeny abnormální buňky, obvykle následuje kolposkopie. Kolposkopie umožňuje pomocí zvětšovacího skla podrobně prohlédnout děložní čípek. Během vyšetření je odebrána biopsie – vzorek tkáně z děložního čípku.
Kuželová biopsie. Během celkové anestezie je z děložního čípku odebrán kuželovitý kousek tkáně a poté je tkáň zkontrolována pod mikroskopem, zda vzorek neobsahuje rakovinné buňky.
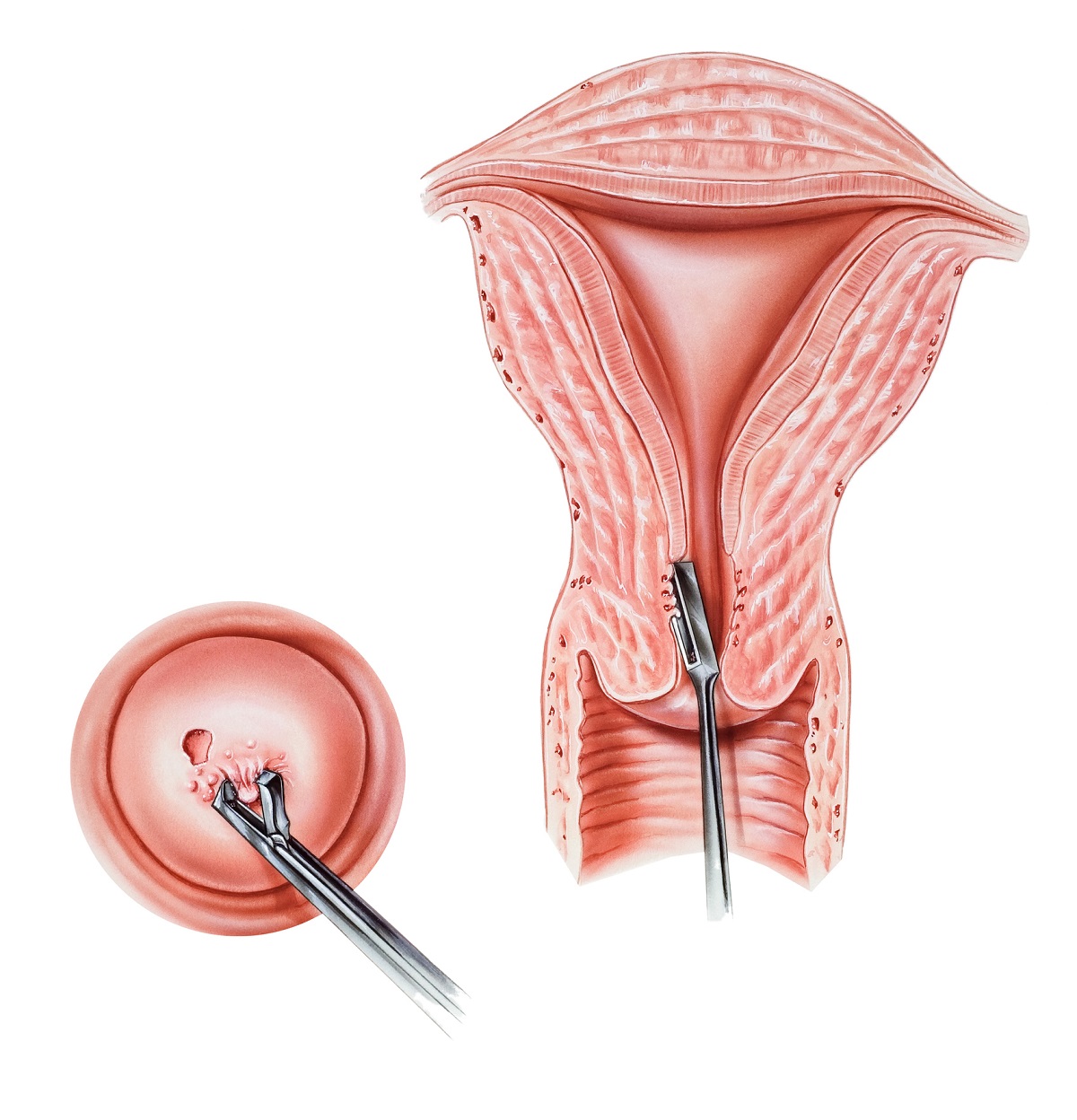
Na základě velikosti nádoru a postižení lymfatických uzlin se určí stadium rakoviny.
Určení stadia se také nazývá staging. O stadium onemocnění rozhoduje rozsah, místo postižení a jeho šíření do okolí. Používá se stagingový systém zvaný FIGO pro určení velikosti nádoru, jeho šíření a přítomných metastáz.
Staging karcinomu děložního hrdla vyžaduje také další vyšetření.
Vyšetření se provádí v celkové anestezii, kdy je žena mírně uspána a necítí bolest. Podrobně se vyšetřuje děložní čípek, pochva a děloha, močový měchýř, konečník a zjišťuje se případné šíření mimo děložní čípek. Z abnormálních buněk se odebere vzorek tkáně. Provede se biopsie, aby se zjistilo, zda neobsahuje rakovinné buňky.
Provádí se rentgen hrudníku ke kontrole plic a hrudní dutiny na přítomnost metastáz z rakoviny šířící se do oblasti hrudníku.
Intravenózní pyelogram. Po vstříknutí kontrastní látky do žíly se pomocí rentgenu vyšetří močový systém. Toto vyšetření může zachytit abnormální části močových cest způsobené šířením rakoviny.
Mezi další vyšetřovací metody patří CT (počítačová tomografie). Jedná se o trojrozměrný rentgenový snímek, který může odhalit rozsah rakoviny a může být použit místo rentgenu hrudníku a intravenózního pyelogramu.
MRI (magnetická rezonance) využívá magnetické pole a rádiové vlny k vytvoření detailního obrazu uvnitř těla. Používá se ke zjištění velikosti a rozšíření nádoru s vysokou přesností.
PET (pozitronová emisní tomografie). Pomocí radioaktivní látky vstříknuté přímo do žíly se zobrazí oblasti těla s aktivnějšími buňkami než normálně. Toto vyšetření má velký význam pro odhalení šíření rakoviny do lymfatických uzlin.
Průběh
Infekce HPV napadá buňky, do kterých je uložena virová DNA. Infikovaná buňka pak začne produkovat proteiny, které jsou zakódovány virovou DNA. Tyto vylučované proteiny následně způsobují změny a zhoubné bujení v postižených tkáních.
K tomuto postupu však dochází pouze v případě, že lidské tělo infekci včas nerozpozná a není schopno ji přirozeně eliminovat.
Zdravý organismus s dostatečnou imunitou dokáže takové buňky eliminovat. Po rozpoznání viru vytvoří protilátky, což znamená, že ne každá žena nakažená HPV onemocní rakovinou děložního čípku.
Některé ženy ani nevědí, že byly infikovány, protože jejich tělo si vytvořilo protilátky a žena se spontánně vyléčila.
Po překonání infekce po přirozeném uzdravení však dochází ke snížení hladiny protilátek a imunity. I po přirozeném uzdravení se může objevit reinfekce neboli opětovné nakažení virem.
Pokud byla buňka infikována virem HPV, jeho DNA se zabuduje do buňky.
Existují dva typy HPV
Typ LRHPV způsobuje tkáňové změny, jako jsou papilomy (kožní výrůstky ve tvaru bulky) nebo kondylomata (kožní výrůstky, bradavice v intimní oblasti).
HRHPV vedou ke zhoubným tkáňovým změnám.
Epidermoidní karcinom děložního hrdla se vyvíjí pomalu. Nejprve dochází k dysplazii neboli změně tkáně. Tyto změny mohou probíhat po několik desetiletí.
Pokročilý karcinom děložního hrdla se projevuje abnormálním vaginálním krvácením, bolestí v pánevní oblasti, výtokem z pochvy, bolestí při sexu.
Zachování plodnosti
Zachování plodnosti ženy v plodném věku je možné ve stadiu 1, pokud nejsou postiženy lymfatické uzliny. Rakovinou postižená tkáň z děložního hrdla se odstraní a děloha se ponechá nedotčená.
Stadium 2 se léčí konizací neboli radiální trachelektomií, při níž se odstraní většina děložního hrdla a horní část pochvy.
Vyšší stadia mohou vyžadovat chemoterapii před provedením konizace nebo trachelektomie.
Rakovina děložního čípku a těhotenství
Virus HPV, který způsobuje rakovinu děložního čípku, je zároveň jedním z běžných virů, jimiž je infikováno 80 % žen. Taková infekce proto nemusí mít vliv na průběh těhotenství.
HPV sám o sobě nepředstavuje přímou hrozbu pro plod, ale rakovina je jiná.
Při potvrzení rakoviny v těhotenství je důležité vzít v úvahu stadium rakoviny.
Rakovina děložního čípku se v těhotenství nejčastěji vyskytuje v nejmírnějším, prvním stadiu.
Způsob léčby v každém případě závisí na stáří těhotenství v době diagnózy, ale také na velikosti rozšíření rakovinných buněk.
Důležité je také to, co je preferováno z hlediska zachování těhotenství a plodnosti.
Léčba rakoviny během těhotenství může poškodit vyvíjející se plod.
V závislosti na stadiu rakoviny může být léčba odložena a ponechána až do doby po narození dítěte.
Pokud je zjištěno vyšší stadium a léčba je naléhavá, podávají se některé typy chemoterapie, které mohou být podávány současně s léky během těhotenství.
Vaginální porod je možný pouze u 1. stadia rakoviny, ale spíše se přikláníme k porodu císařským řezem.
Jak se léčí: Rakovina děložního čípku
Léčba rakoviny děložního čípku: konizační chemoterapie a další
Zobrazit víceGalerie



Rakovinu děložního čípku se léčí
Rakovinu děložního čípku vyšetří
Další názvy
Zajímavé zdroje informací