- ZAVORAL, Miroslav, ed. Mařatkova gastroenterologie: patofyziologie, diagnostika, léčba. Praha: Univerzita Karlova, Nakladatelství Karolinum, 2021. ISBN 978-80-246-5002-9.
- MARTÍNEK, Jan a Pavel TRUNEČKA. Gastroenterologie a hepatologie v algoritmech. Praha: Ústav hepatologie a biochemie AV ČR, v. v. i: Maxdorf, [2021]. Jessenius. ISBN 978-80-7345-684-9
- solen.sk - Léčba nespecifických střevních zánětů dnes. Solen. doc. MUDr. Ladislav Kužela, CSc.
- medicinapropraxi.cz - Idiopatické střevní záněty z pohledu praktického lékaře. Medicína pro praxi. MUDr. Petr Huvar
- healthline.com - Vše, co chcete vědět o IBS. Healthline. Jaime Herndon, MS, MPH, MFA
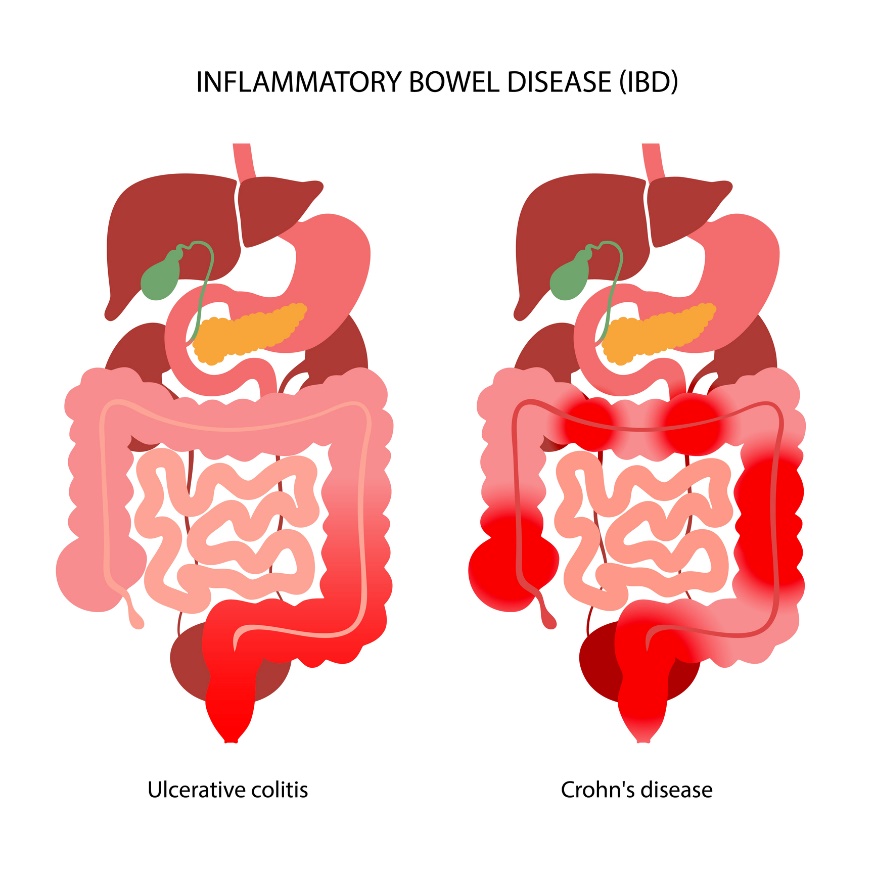
Nespecifické střevní záněty, IBD: Jaké jsou typy a příznaky?

Zdroj fotografie: Getty images
Hlavní příznaky
- Bolest břicha
- Bolest kloubů
- Zvýšená tělesná teplota
- Křeče v břiše
- Malátnost
- Nadýmání – plynatost
- Průjem
- Únava
- Vyrážka
- Zarudnutí očních spojivek
Zobrazit další příznaky ᐯ
Možnosti léčby IBD – Léky na zánětlivé střevní onemocnění?
Zobrazit víceNespecifické střevní záněty se léčí
Nespecifické střevní záněty vyšetří
Další názvy
IBD - zánětlivé střevní onemocnění, nespecifické střevní záněty, idiopatické střevní záněty, idiopatické střevní záněty