- vaskularnamedicina.sk - Povrchová tromboflebitida
- viapractica.sk - Diagnostika a léčba zánětlivých onemocnění žilního systému
- cievy.sk
- vpl.sk + vpl.sk
- oschir.jfmed.uniba.sk
- encyklopedia.akv.sk
Tromboflebitida povrchových žil: Co je to zánět žil a proč vzniká?
Povrchová tromboflebitida je zánětlivé onemocnění povrchových žil. Zasahuje hlavně žíly dolních končetin.
Hlavní příznaky
- Dehydratace
- Bolest končetin
- Bolest kůže
- Bolest nohou
- Hyperpigmentace
- Otoky končetin
- Otok
- Ztvrdnutí žíly
- Tvorba krevních sraženin - trombóza
- Zarudlá kůže
Vlastnosti
Tromboflebitida, přesněji povrchová tromboflebitida, je zánětlivé onemocnění povrchových žil. Z velké části postihuje žíly dolních končetin.
Povrchová flebitida se řadí mezi poměrně častá onemocnění.
Zánět žil se řadí mezi vaskulitidy.
Vaskulitida = zánět cév.
Vas = latinsky céva.
Phlebos = latinsky žíla.
+
Trombo = označení pro přítomnost trombu (krevní sraženiny).
Tromboflebitida = zánět žíly s přítomností krevní sraženiny.
Zkráceně o cévách
Obecně se cévy dělí na tepny a žíly.
- tepny jsou naplněné krví bohatou na kyslík (okysličenou krví)
- v žilách naopak proudí krev s nízkým obsahem kyslíku (odkysličená krev)
Toto je pouze laické rozdělení. Přesněji jde o rozdělení podle:
- tepny (arterie) vedou krev od srdce
- žíly (vény) vedou krev do srdce
+ příklad...
Plicnice (truncus pulmonalis) je tepna, a přitom vede odkysličenou krev z pravé srdeční komory do plic.
4 plicní žíly vedou okysličenou krev z plic do levé srdeční předsíně. Odtud je krev obohacená o kyslík vypuzena do levé srdeční komory a následně přes aortu do celého lidského organismu.
Arterie:
Z řeckého aer (vzduch) a térein (obsahovat).
Dále se tepny a žíly mírně liší ve své stavbě.
Stěny žil neobsahují tolik svalových buněk. Přitom v nich proudí krev, což je výsledkem složité souhry srdečně-cévního systému.
V dolních končetinách je situace ztížena gravitační silou. Ta táhne krev směrem dolů.
V žilách dolních končetin jsou proto vytvořeny malé chlopně, které usměrňují proudění krve. Fungují podobně jako chlopně v srdci.
+
K lepšímu návratu krve z dolních končetin do horní poloviny těla napomáhá uložení hlubokých žil. Hluboké žíly jsou umístěny těsně podél tepen.
A...
Při proudění krve jsou nápomocné i svaly dolních končetin, a to jejich pohybem. Tvoří takzvanou svalovou pumpu, podobně jako svaly srdce.
Tepny + svaly = stlačování žil a vytlačování krve směrem vzhůru k srdci.
Proto má pravidelný pohyb význam při cirkulaci krve v celém organismu, nejen v dolních končetinách, nohách.
Určitě si pamatujete...
Jeden rozdíl, který nás učili už na základní škole...
V tepnách je vysoký krevní tlak. Proto při jejich poranění krev stříká. A díky nasycení kyslíkem je i světlá.
Naopak.
V žilách je tlak krve nízký. Při poškození krev nestříká, ale pouze volně vytéká. A krev je tmavší, protože neobsahuje kyslík.
Jsou žíly, ve kterých je tlak krve nižší než atmosférický tlak kolem organismu. To je rizikem při poranění velkých žil, jako jsou žíly stehna či krku. Hrozí nasávání vzduchu z okolí a vzduchová embolie.
A víte, proč krev z varixů dolní končetiny (rozšířené žíly) může stříkat?
Krev je v nohách tlačena proti gravitaci a její tok je usměrňován chlopněmi. A proto i z drobného defektu křečové žíly může krev stříkat.
Povrchové žíly ústí do hlubokých žil.
Hluboký žilní systém tvoří jakési sběrné velké žíly. Do těch ústí menší žíly a také povrchové žíly. Ty sklízejí krev z periferie lidského těla.
V dolních končetinách je to stejně zařízené. Povrchové žíly sbírají krev z kůže, svalů a ostatních struktur dolní končetiny a následně ústí do velkých hlubokých žil.
Žíly dolních končetin jsou rozděleny na tři druhy:
- systém hlubokých žil – v hloubce
- systém povrchových žil – na povrchu
- systém spojovacích žil – spojuje oba systémy
Trombóza je...
Trombóza je stav srážení krve v cévách a v srdci.
Srážení krve je děj, který má zabránit vykrvácení, například i při poranění. Bez hemokoagulace (srážení krve) bychom mohli vykrvácet i z malého poranění.
Hemokoaguace má za úkol zastavit krvácení. To se označuje jako hemostáza.
K hemokoagulaci patří i fibrinolýza.
Fibrinolýza je opak hemokoagulace, děj rozpouštění krevních sraženin.
Tyto dva děje v lidském organismu probíhají vzájemné harmonii a v rovnováze.
Při patologickém narušení rovnováhy srážení krve a rozpouštění krevních sraženin může vzniknout stav:
- nadměrného srážení krve = trombóza
- nadměrného krvácení = krvácivé stavy
Stav nadměrného srážení krve může mít různorodý základ. Rizikem je hlavně částečné či úplné omezení průtoku krve postiženou cévou nebo odtržení krevní sraženiny.
Když se část nebo celý trombus odtrhne od cévní stěny a putuje cévami, označuje se jako embolus.
Při ucpání cévy v jiné části organismu se tento stav označuje jako embolizace.
Při trombóze vzniká například:
Ischemie srdečního svalu až infarkt srdečního svalu.
Příkladem embolizace je plicní embolie a také cévní mozková příhoda.
Kromě krve může embolizovat také jiný cizí předmět, který se dostal do cév. Příkladem je tuková nebo také nádorová tkáň, vzduch či plodová voda, ale i kus odtrženého cévního katétru.
Chcete vědět více o tromboflebitidě?
Proč vzniká?
Jak se projevuje?
Či stručně o její léčbě?
Čtěte, informace uvádíme dále v článku...
A proč povrchová tromboflebitida?
Flebitida je obecným označením pro dva typy zánětu žil. Jedná se o zánět povrchových nebo hlubokých žil.
- zánět povrchových žil = povrchová tromboflebitida
- zánět hlubokých žil = flebotrombóza (hluboká žilní trombóza)
Uvádí se, že zánět žíly může probíhat i bez přidružení trombózy (bez nasedání krevní sraženiny na zánětem změněnou cévní stěnu).
V převažující většině se při zánětu žíly tvoří i krevní sraženina.
Ta je výsledkem reakce hemokoagulační kaskády na porušení cévní stěny. Při zánětu žíly dochází k narušení cévy.
Na toto místo nasedají krevní destičky a ostatní komponenty hemokoagulace. Tvoří se trombus.
Proto se zánět žil spojuje s trombózou.
Mezi flebotrombózou (zánětem hlubokých žil) a povrchovou tromboflebitidou existují rozdíly.
Při hluboké žilní trombóze je častou komplikací plicní embolie.
V minulosti se uvádělo, že zánět povrchových žil je benigní (nezávažné) onemocnění.
To není úplná pravda. Zjistilo se...
Jde sice o zánět povrchové žíly, avšak ve velkém počtu případů se tromboflebitida převalí do hluboké žilní trombózy.
Nebo...
Flebotrombóza a tromboflebitida probíhají společně.
Proto i při zánětu povrchových žil existuje jisté riziko komplikací. Nejzávažnější a život ohrožující je embolizace do plic. Druhým stavem je vznik tromboembolické nemoci.
Uvádějí se odhady, že:
Povrchová tromboflebitida a hluboká žilní trombóza probíhají současně v 6–53 % případů.
Povrchová tromboflebitida přejde v hlubokou žilní trombózu v 0–33 % případů.
Oba tyto stavy mají společný základ. Ten popisuje Virchowova trias:
- stáza krve v žilách
- poškození cévní stěny
- porucha koagulace krve
Definice povrchové tromboflebitidy
Povrchová tromboflebitida je zánět cévní stěny, na který nasedá tvorba trombu. Trombus je v tomto případě pevně upevněn na stěnu cévy. Což snižuje riziko embolie.
Ve větší míře postihuje hlavně cévy končetin, a to hlavně dolní končetiny.
Tromboflebitida se dále dělí podle toho, jakou žílu zasahuje:
- povrchová tromboflebitida zasahující křečovou žílu – varikoflebitida, varikózní povrchová tromboflebitida
- povrchová tromboflebitida zasahující zdravou žílu
Jinou formou je dělení na primární a sekundární:
- primární – vznikají a zasahují v samotné žíle
- sekundární – ve spojitosti s jiným onemocněním
Plus...
Existuje i dělení podle toho, zda má známou, nebo neznámou příčinu:
- neznámá příčina
- idiopatická thrombophlebitis saltans sive migrans
- Mondorova choroba
- epidemická thrombophlebitis (tropická forma)
- granulomatózní obrovsko-buněčná tromboflebitida
- známá příčina
- vzniká následkem trombózy
- tromboflebitida při Behcetově nemoci
- tromboflebitida při sarkoidóze
- tromboflebitida při onkologickém onemocnění
- tromboflebitida při infekčním onemocnění
A v tomto okamžiku se již dotýkáme tématu o příčinách vzniku zánětu žil.
Příčiny
Ptáte se: Co je příčinou vzniku tromboflebitidy?
V některých případech není možné určit přesnou příčinu vzniku.
Dokonce je obtížné určit, zda byl první zánět, nebo zda byla první trombóza.
Za postižením cévy je multifaktoriální základ. Ten jako první popisuje německý lékař Rudolf Ludwig Carl Virchow v roce 1856.
Virchowova trias hodnotí rizika vzniku zánětu na tři body:
- zpomalení proudění krve (stáza nebo turbulence v proudění) může být zapříčiněno:
- cévní výdutí (aneurysmatem)
- křečovými žilami
- selháváním funkce srdce
- chybou srdeční chlopně
- omezením hybnosti končetiny při úrazu, po operaci, také při hospitalizaci
- příliš dlouhým cestováním
- mechanickým útlakem otokem, nádorem, také při obezitě
- jiné neurologické a internistické nemoci
- porucha rovnováhy srážení krve a fibrinolýzy
- náchylnost ke zvýšenému srážení krve, tedy hyperkoagulaci
- genetický faktor
- systémová onemocnění, záněty cév
- nádor (malignita)
- infekce
- septická tromboflebitida
- některé léky – hormonální antikoncepce
- kouření
- těhotenství a šestinedělí tvoří zvýšenou náchylnost pro srážení krve
- porušení stěny žíly
- mechanické poškození cévy
- úrazy, tupý náraz
- operace
- křečové žíly
- podávání léků do žíly, hlavně centrální žilní katétry
- některé léky podávané do žíly, jako při chemoterapii
- drogy aplikované do žíly
Hluboká žilní trombóza a povrchová tromboflebitida mají společné rizikové faktory, které se podílejí na vzniku.
Mezi rizikové faktory patří:
- křečové žíly
- dlouhá imobilizace končetiny, imobilizace na lůžku
- a to už nad 72 hodin
- dlouhé cestování – nad 4 hodiny
- sedavý způsob života, sedavé zaměstnání
- dehydratace
- kouření
- úraz (jako úraz hlavy, páteře, míchy, dlouhých kostí)
- také přímý úder na povrch cévy
- intravenózní katetry - i.v. katétry, hlavně centrální
- obezita
- věk nad 60. rok života
- těhotenství a šestinedělí
- užívání hormonální antikoncepce
- genetická predispozice a změny koagulačních faktorů
- onkologická onemocnění – zhoubné nádory
- prodělaný zánět žil v minulosti
- jiná onemocnění
- ischemická choroba srdeční
- ischemická choroba dolních končetin
- selhávání pravého srdce
- jater
- ledvin
Příčinou zánětu žil je v mnoha případech mechanické poškození. Příkladem je přímý tupý úder na povrch žíly. Situaci zhoršuje přítomnost a úraz v oblasti křečové žíly.
Jiným typem je chemické dráždění při podávání nevhodného nebo neředěného roztoku do žíly. Příkladem mohou být chemoterapeutika.
Zánět žíly může vzniknout také na podkladě vniknutí infekce (mikroorganismů) při poranění žíly, ale také při podávání léku či drogy do žíly.
Poškození vnitřní výstelky cévy (endotelu) spustí děj vzniku krevní sraženiny. Následná trombóza je stejně riziková pro vznik celkového obrazu tromboflebitidy.
V drtivé většině však za vznikem tromboflebitidy stojí křečové žíly. A to až v 90 % případů. Jde tedy o varikoflebitidu.
Povrchovému zánětu křečové žíly předchází zpomalení proudění krve a rozšíření cévy se změnami struktury cévní stěny. Následuje poranění rozšířené žíly, což je nejčastější původce této formy.
Při flebitidě zdravé žíly se uvažuje hlavně o stavech po operacích, úrazech a také při onkologických, hematologických a systémových onemocněních.
V některých případech probíhá v idiopatické formě, kdy se na přesnou příčinu nepřijde.
Rozdělení povrchové tromboflebitidy v tabulce
| Forma tromboflebitidy | Popis |
| Varikoflebitida |
|
| Flebitida zdravých žil |
|
| |
| |
| |
| |
| |
| |
| |
|
Příznaky
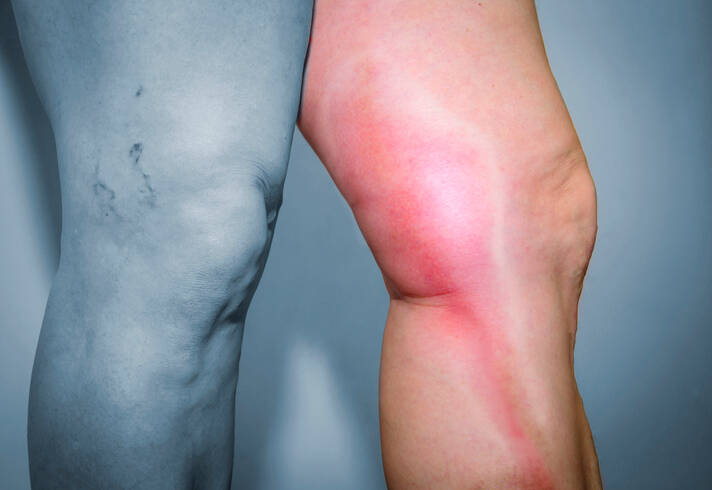
Projevem povrchové tromboflebitidy je skupina potíží, ty jsou stejné v případě zánětu zdravé žíly či při postižení křečové žíly.
V případě zánětu varixů bývá lokální postižení výraznější.
Charakteristické příznaky tromboflebitidy jsou:
- zarudnutí v průběhu zánětu žíly
- bolest a citlivost v místě zánětu
- žíla je na pohmat tuhá a pohyblivá oproti podkladu
- otok v místě v případě mírného průběhu
- přechodně přítomen hyperpigmentový pruh – hnědý tmavý pigmentový pruh
- zatuhnutí přetrvává několik týdnů až měsíců, po dobu rozpuštění trombu v žíle
- zvýšená teplota pokožky v průběhu zánětu
Otok většího rozsahu a celé končetiny nebývá v případě povrchové tromboflebitidy přítomen.
Mimo obecné projevy se mohou přidružit obtíže, které značí specifický typ zánětu. Příkladem je migrující forma, při které se zánět a zatvrdnutí žíly přesouvá nebo přeskakuje na různá místa.
Diagnostika
Diagnostika samotné tromboflebitidy není náročná. Stačí klinické vyšetření. Důležitá je samozřejmě anamnéza.
Povrchový zánět ovšem často probíhá spolu s hlubokou žilní trombózou.
Proto je důležité udělat duplexní sonografické vyšetření. Provádí se na obou dolních končetinách. Nutné je ho udělat co nejdříve po diagnostice povrchové tromboflebitidy.
Toto vyšetření je o to významnější, čím více jsou postiženy větší žíly. Jako například vena saphena magna a vena saphena parva.
Vena saphena magna = velká skrytá žíla.
Vena saphena parva = malá skrytá žíla.
Žíly směřující z bérce do stehenních žil.
Zánět může sahat dál, než je vidět kožní zánětlivé změny. V tento moment je zvýšené i riziko postižených hlubokých žil.
Pátrá se po příčině, jako je například takové Bürgerova či Behcetova choroba.
Zvláště opatrný je třeba být při opakovaných zánětech.
Pátrá se po rizikových faktorech, genetické predispozici, vrozené trombofilii a přidružených onemocněních.
Průběh
Povrchová tromboflebitida typicky probíhá bolestivým zatvrdnutím žíly. Plus je na dotyk citlivá.
Podél zanícené žíly je kůže zarudlá, se zvýšenou teplotou a oteklá.
Zarudnutí + bolest + otok = zánět stěny žíly a okolí.
Zánět probíhá několik dní a následně ustupuje. Zánět v malém rozsahu s mírným průběhem se nemusí projevit výraznějšími obtížemi a žíla je citlivá hlavně na dotek.
Akutní fáze a lokální příznaky ustupují během 7 až 14 dní.
Ustupuje také zarudnutí kůže. Kůže ovšem může být v daném úseku přechodně tmavší. Jde o hyperpigmentaci – hnědý pruh podél žíly.
Nebolestivé zatvrdnutí žíly je přítomno několik týdnů až měsíců – po dobu, dokud se nerozpustí krevní sraženina.
Krevní sraženina je při tromboflebitidě pevně přilnutá na stěnu cévy. To snižuje riziko odtržení trombu a embolizace.
I v případě této formy zánětu žíly existuje riziková komplikace. Tou je šíření zánětu z povrchové žíly do hlubokého žilního systému.
V daném případě následně platí, že čím výše došlo k hluboké žilní trombóze, tím vyšší riziko embolie.
Existují specifické formy flebitid, které mají také specifický průběh.
Zvýšení tělesné teploty není pro povrchovou tromboflebitidu příznačné.
Tehdy je nutné myslet na jiné onemocnění.
Zvýšení tělesné teploty a celkové projevy mohou být přítomny při tromboflebitidě většího rozsahu a blíže k větším žilám. Přidružuje se i bolest při pohybu v místě postižené končetiny.
Jak se léčí: Tromboflebitida povrchových žil
Léčba tromboflebitidy povrchových žil: Léky, kompresivní a pohybová terapie
Zobrazit víceTromboflebitidu povrchových žil se léčí
Tromboflebitidu povrchových žil vyšetří
Další názvy
Zajímavé zdroje informací
Související