- solen.sk - Fournierova gangréna
- wikiskripta.eu - Gangréna
- mayoclinic.org - Gangrene
Co je gangréna? Jaké jsou její příznaky a léčba?
Gangréna je stav, při kterém odumírá určitá část lidské tkáně. Často je projevem sekundárních změn, jako je vysychání nebo infekce.
Obsah článku
Gangréna je nebezpečný, dokonce život ohrožující stav. Jeho podstatou je odumírání postižených tkání, v nichž není dostatečný přísun živin a kyslíku. Časté jsou infekce bakteriemi žijícími bez potřeby vzduchu (anaerobní).
Co je gangréna?
Gangréna je nekróza modifikovaná sekundárními změnami. Nejčastěji vysycháním a infekcí.
Rozeznáváme 3 typy gangrény:
- Suchá gangréna (gangraena sicca) – Vyskytuje se nejčastěji na končetinách při uzávěru cévy. Je způsobena nedostatečným zásobením kyslíkem.
Barva konkrementů se postupně mění od fialové přes černou až po tmavě hnědou. Kůže ztrácí vodu, pružnost a připomíná pergamenový papír. - Vlhká gangréna (sfacelus) – Nekróza modifikovaná hnilobnými bakteriemi. Nekrotické tkáně mají vlhký vzhled, zapáchají a rozpadají se. Barva je zelená, způsobená bakteriemi působícími na hemoglobin.
Při přemnožení bakterií může dojít k závažnému, život ohrožujícímu stavu – sepsi. - Plynová gangréna (gangraena emphysematosa) – Nekróza modifikovaná plynotvornými bakteriemi klostridiemi. Vzniká po úrazu, kdy se klostridiová infekce dostane hluboko do rány (např. do rány je zanesena hlína).
Tkáň je oteklá, může hnisat. Můžete cítit bublinky plynu, které při dotyku jakoby praskají.
Jakmile se určitý typ bakterií dostane do okolních tkání a krevního oběhu, představuje každá gangréna smrtelné nebezpečí.
Rizika gangrény
Faktorem, který nejčastěji zvyšuje riziko vzniku gangrény, je zúžení cév – ateroskleróza. Postupné zužování může vést k omezenému zásobování kyslíkem a později k úplnému odumření tkáně.
Mezi významné faktory patří cukrovka. Je dobře známo, že diabetes ohrožuje pacienty výše zmíněnými bakteriálními infekcemi.
Riziko zvyšují také např.:
- Zánětlivá onemocnění cév
- Snížená imunita (chemoterapie, HIV, drogová závislost)
- Popáleniny
- Omrzliny
- Kouření
- Obezita
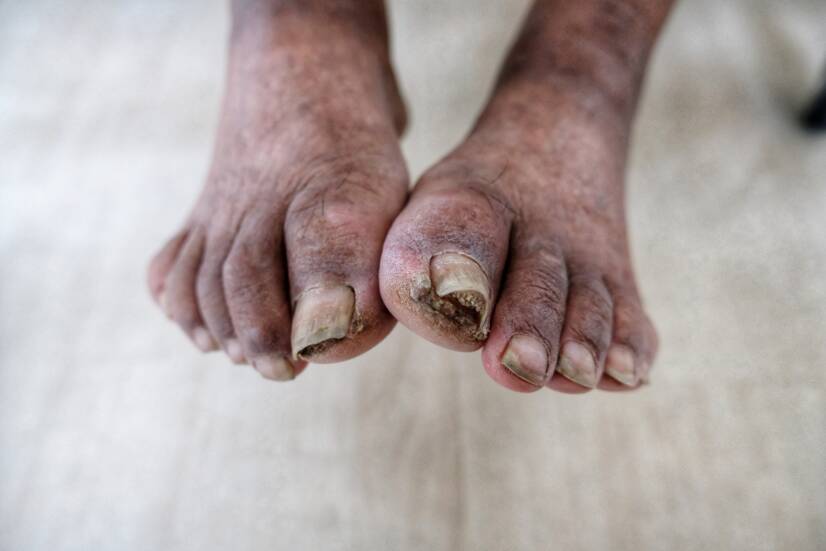
Diabetická gangréna
Pojem diabetická gangréna zahrnuje široké spektrum akrálních lézí na noze diabetika. Od minimálních známek až po gangrénu celé nohy. Patří mezi nejzávažnější komplikace diabetu.
U diabetiků se postižení nohou vyskytuje 20 až 50krát častěji než u zdravých jedinců.
Faktory způsobující diabetickou gangrénu
U pacientů léčených pro diabetes rozhoduje o výsledku mnoho faktorů.
Mezi nejčastější patří např.:
- Neuropatie – poškození nervového systému (motorického, senzorického, viscerálního)
- Cirkulační poruchy – nedostatečné prokrvení a následná nedostatečná vaskularizace tkání
- Hyperglykémie – kolísání hladiny cukru v krvi způsobující dřívější nástup pozdějších komplikací
- Omezená pohyblivost kloubů – spolu se senzomotorickými neuropatiemi způsobuje snížený svalový tonus, ztuhlost, necitlivost, a tím vytváří větší tlak při stání nebo chůzi
Zajímavé informace naleznete v článku:
Diabetická noha jako komplikace diabetu?
Diabetická gangréna je závažným důsledkem syndromu diabetické nohy. Často vede k amputaci postižené končetiny. Může se vyvinout také z drobného poranění nebo často podceněného puchýře.
Prevencí těchto poruch je pravidelná péče o nohy a návštěvy diabetologa.
Diagnostika a léčba diabetické gangrény
Diagnózu stanoví lékař na základě anamnézy. Pacienti často zanedbávají mírné projevy, tzv. varovné příznaky, a přicházejí do ambulance v pokročilém stadiu onemocnění.
- Anamnéza – Na základě rozhovoru lékař získá potřebné informace o současném a předchozím stavu pacienta.
- Fyzikální vyšetření – Pohledem a pohmatem lékař pomocí zraku určí rozsah a stadium onemocnění. Pohmatem zjišťuje citlivost a otok v dané oblasti.
- Laboratorní vyšetření – Odebere se vzorek krve a odešle se ke stanovení hodnot zánětlivých parametrů (CRP, počet leukocytů, FW).
- Zobrazovací metody – Určí rozsah, stupeň a hloubku postižení.
- RTG (rentgenové vyšetření) – Slouží k určení rozsahu na pevných strukturách (kosti).
- USG (ultrasonografie) – Používá se ke zjištění abnormalit v krevním řečišti.
- CT (počítačová tomografie), MRI (magnetická rezonance) – Používá se zejména u onemocnění vysokého stupně ke stanovení postižení hlubších struktur.
- Stěr – Pomocí speciálních sterilních štětečků se odebere stěr z postižené oblasti a odešle se na bakteriologické vyšetření (ke zjištění přítomnosti anaerobních, aerobních nebo plynových bakterií).
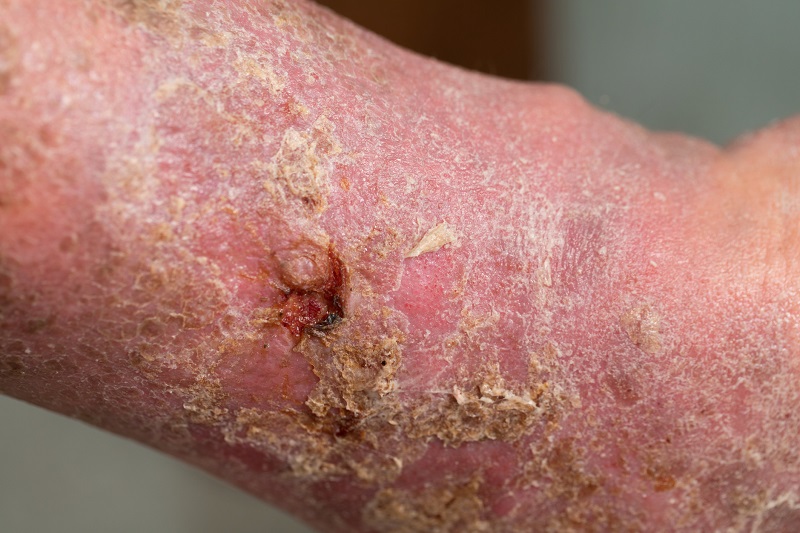
Léčba diabetické gangrény
Léčba gangrény bývá dlouhodobá a obtížná. Od možnosti vyléčení až po radikální chirurgický zákrok. Nejdůležitějším a prvním krokem je kompenzace diabetu.
- Medikamentózní léčba – Podávání antibiotik krevní cestou (do žíly).
- Lokální chirurgická léčba – Závisí na místním nálezu. Chirurgická léčba se v případě potřeby provádí v lokální anestezii. V případě počínající gangrény, diabetického vředu bérce nebo nohy se odstraní odumřelá kůže a podkoží. V některých případech se odstraňuje také kost. Provádí se také výplach rány antibiotickými roztoky.
- Celková chirurgická léčba – Pokud je nález pokročilý a předchozí postupy nelze použít nebo jsou neúčinné, musí být postižená končetina amputována.
Zajímavost:
U anaerobních infekcí se doporučuje pobyt v hyperbarické komoře.
Pacient je uzavřen v komoře, kde je udržována vysoká koncentrace kyslíku. To neprospívá šíření a množení tohoto typu bakterií.
Fournierova gangréna
Fournierova gangréna (FG) je život ohrožující gangréna zevních rodidel, perinea a perianální oblasti. V současné době tato definice zahrnuje i postižení stejného charakteru u žen. Častěji se však vyskytuje u mužské populace.
Onemocnění poprvé popsal Jean Alfréd Fournier v roce 1883.
FG je typická nekrotizující fasciitida způsobená různými bakteriemi (stafylokoky, streptokoky, koliformními bakteriemi, pseudomonádami, bakteroidy, fusobakteriemi, pseudomonádami) z kůže, močové trubice, pochvy nebo konečníku.
Příčiny FG
Důležitým předpokladem vzniku FG je porucha (především buněčné) imunity a snížená obranyschopnost postiženého jedince. Lokální onemocnění nebo trauma v oblasti genitálií podporuje rozvoj bakteriální infekce.
Rizikové faktory ovlivňující vznik FG
Tabulka rizikových faktorů způsobujících FG
| Stavy imunodeficience | Urologické příčiny | Chirurgické příčiny | Dermatologické příčiny | Méně časté příčiny |
| Diabetes mellitus | Absces šourku | Periproktální absces | Vyskytuje se hlavně v rozvojových zemích | Hernioplastika |
| Chemoterapie | Chirurgické zákroky | Perforovaná apendicitida | Vasektomie | |
| HIV | Biopsie prostaty | Divertikulitida | Obřízka novorozence | |
| Kortikoidní terapie | Striktura močové trubice | Karcinom rekta | Vnější poranění (poškrábání, kousnutí hmyzem) | |
| Chronický alkoholismus | Extravazace moči při endoskopické instrumentaci v dolních močových cestách | Anální trhliny a píštěle | Obliterující endarteritida pudenda externa a interna |
Diagnostika a léčba Fournierovy gangrény
Diagnóza FG se obvykle stanoví na základě klinického obrazu a anamnézy. Hlavními příznaky jsou nejčastěji bolest v místě postižení, otok a v pozdějších stadiích horečka.
- Anamnéza – posouzení možných rizikových faktorů pro FG
- Fyzikální vyšetření – palpace, prohmatání postižených oblastí
- Laboratorní vyšetření – mikrobiologická diagnostika z krve (CRP, FW, leukocyty) + kultivace moči
- Stěr – pomocí sterilních kartáčků z postižené oblasti
- Biopsie – šetrný odběr biologického materiálu pro důkladnější analýzu
- Zobrazovací metody – k upřesnění rozsahu a závažnosti onemocnění
- USG
- CT
- MRI
Zajímavé:
FG je schopna rychlého šíření. Předpokládá se, že je to 2–3 cm za hodinu.
Léčba Fournierovy gangrény
I při podezření na FG je nutná hospitalizace pacienta. Opožděné zákroky vedou ke zvýšené úmrtnosti.
Nejčastější léčba FG je následující:
- Lékařské – Podání širokospektrých antibiotik krevní cestou (do žíly).
- Chirurgická – Radikální odstranění všech gangrenózních tkání a tkání potenciálně ohrožených. Pro lepší hojení je nutné ponechat ránu otevřenou.
- Drenáž močových cest, epicystektomie
- Odlehčení kolostomie – zejména při postižení oblasti konečníku
- Plastická rekonstrukce – sekundární uzávěr postižených míst
- Hyperbarická komora – Léčba pomocí vysokotlakého kyslíku.
Důležitým faktorem úspěchu je neustálé sledování pacienta a hydratace. Rozhoduje i stádium, ve kterém bylo onemocnění zachyceno.
Gangréna vnitřních orgánů
Gangréna může postihnout velké množství částí našeho těla, ale je schopna napadnout i vnitřní orgány.
Nejčastějšími orgány, které může gangréna postihnout, jsou:
- Slepé střevo – Zánět slepého střeva v akutní formě může způsobit perforaci a následnou gangrénu
- slinivka břišní – Při akutním zánětu slinivky břišní
- Crevo – Při ileózních stavech, kdy dochází ke krevikulární obstrukci. Vzácně se vyskytující gangréna tlustého střeva při autoimunitním onemocnění lupus erythomatosus
- Žlučník – Při akutní cholecystitidě
- Žaludek – Nejčastěji při rakovině
- Plíce – Jako důsledek prodělání zápalu plic
Zajímavé zdroje informací
Související