- klinickafarmakologie.cz - Léčba a ošetřování bércového vředu pomocí vlhké terapie
- solen.cz - Bolesti u bércových vředů a jejich léčení
- dermatologiepropraxi.cz – Bércový vřed
- prolekare.cz - Bércový vřed žilního původu – etiopatogeneze, klinické známky a chirurgická léčba
- prolekare.cz - Léčba chronického bércového vředu venózní etiologie
- prolekare.cz - Akutní a chronické rány – etiologie, rozdíly v hojení a léčba
- remedia.cz - Hojení bércových vředů
- prolekare.cz - Přehled doporučení v prevenci a léčbě bércových vředů
- prolekare.cz - Chirurgická léčba žilních bércových vředů
Bércový vřed: Co je to, jak se projevuje a jak vypadá?
Bércový vřed znají alespoň z doslechu mnozí z nás. Pojďme se blíže podívat na příčiny, příznaky a léčbu.
Hlavní příznaky
- Bolest kůže
- Vřed
- Zvýšená tělesná teplota
- Hyperpigmentace
- Jizvy
- Krvácení
- Modrá kůže
- Mokvání kůže
- Mravenčení
- Otoky končetin
- Otok
- Suchá kůže
- Svědění kůže
- Zarudlá kůže
Vlastnosti
Bércový vřed (ulcus cruris) je definován jako chronická rána, která zasahuje různě hluboko do struktur kůže a podkoží.
Bércové vředy tvoří 70 % všech chronických ran. Postihují přibližně 3 až 5 % populace. Onemocněním trpí častěji ženy než muži.
Co je to chronická rána?
Chronická rána je definována jako porušení souvislosti kožního povrchu, integrity organismu, změnou anatomické struktury a s ní související funkce kůže. Doba hojení je obvykle delší než 6 týdnů. Může vzniknout z jakékoli rány.
K chronickým ranám patří:
- bércové vředy
- diabetické ulcerace
- dekubity
- rozsáhlé popáleniny
- amputační pahýly
Mnozí z nás si myslí, že je to onemocnění, kterým trpí jen starší lidé. Ale může postihnout i mladší pacienty.
Ve věkové skupině nad 70 let se vyskytuje přibližně u 4 až 5 % populace. V případě mladší věkové kategorie onemocněním trpí přibližně 1 % lidí.
Bércové vředy významně snižují kvalitu života pacienta. Nejsou jen zdravotním problémem, ale významně zasahují i do sociální, ekonomické a psychologické stránky života.
V případě mladších věkových kategorií je toto onemocnění příčinou dlouhotrvající pracovní neschopnosti. V některých případech pacienti nejsou schopni vykonávat původní zaměstnání. Někdy je příčinou invalidity.
Léčba bércových vředů je zdlouhavá a ekonomicky náročná. Pro úspěšnou léčbu má rozhodující význam určení příčiny vzniku onemocnění.
Příčiny
Příčiny bércového vředu jsou různé. Z tohoto důvodu je označován jako polyetiologické onemocnění.
Vznik vředu je závislý na mnoha faktorech. Patří k nim obezita, věk, vrozená dispozice, hypertenze, diabetes mellitus, trombóza, hormonální léčba a způsob života.
Největší část etiologického spektra tvoří ulcerace žilního původu (85 %). Přibližně 10 % představují ulcerace arteriálního původu. Zbývajících 5 % ulcerací má jinou příčinu.
V následující části si popíšeme jednotlivé příčiny onemocnění:
Vnější příčiny
Ulcerace způsobené fyzikálními vlivy
- Posttraumatické ulcerace – vznikají jako následek komplikovaných zlomenin nohou. Ve většině případů jsou spojeny s větší ztrátou tkáně, nekrózou tkáně. Jsou doprovázeny příznaky infekce.
- Ulcerace termického původu – jsou projevem III. a IV. stupně popálenin. Vznikají po odloučení černohnědých příškvarů. Kopírují původní rozsah nekróz.
- Ulcerace chladového původu – špatně se hojící ulcerace při omrzlinách II. stupně postihují většinou okrajové části končetin. Objevují se až po určité době latence.
- Tlakové ulcerace (dekubitální) – vznikají na místech, která jsou vystavena zvýšenému tlaku. Na podkladě lokální ischemie kůže vzniknou na zarudlých plochách nekrotické příškvary. Ty se postupně přeměňují na ulcerující defekty.
Ulcerace z chemických příčin
K chemickým příčinám vzniku vředů (ulcerací) řadíme kyseliny, umělá hnojiva, rostlinné extrakty, léky a dezinfekční prostředky.
V místě kontaktu s chemikáliemi vzniká zánět, který vede k odumření tkáně. Například kolikvační nekrózu (odumření tkáně) způsobují koncentrované alkálie. Kyseliny způsobují koagulační nekrózu.
Ulcerace infekčního původu
Mezi onemocnění, která mohou vyústit v bércový vřed, patří například erysipel, tuberkulóza, mykózy, lepra, syfilis III. stadia, herpes zoster a jiné.
Arteficiální ulcerace
Příčinou tohoto typu mohou být chemické látky, které kůži poleptají. Rovněž původcem onemocnění může být fyzikální příčina, například popálení cigaretou.
Vnitřní příčiny
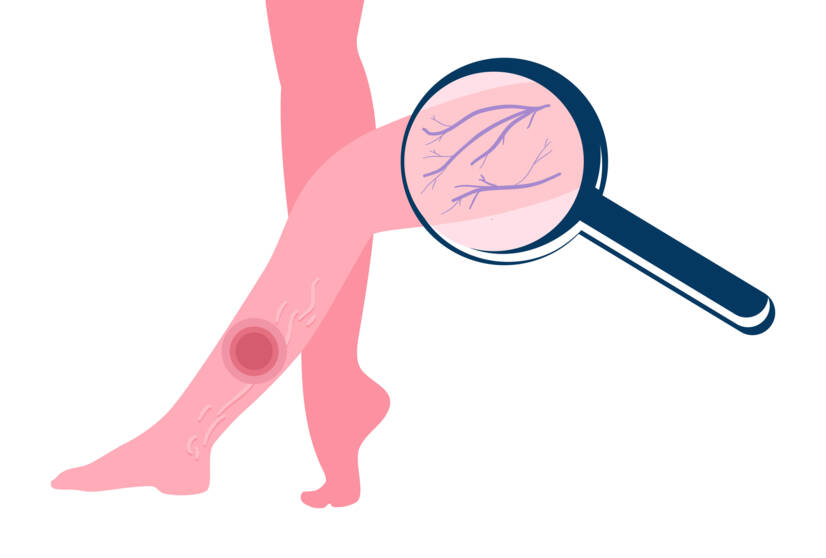
Venózní (žilní) ulcerace
Bércové vředy žilního původu se vyskytují nejčastěji (asi 85 %). Postihují přibližně 1 % populace. Jsou považovány za nejzávažnější kožní komplikace chronické žilní nedostatečnosti.
Obecně se za významný rizikový faktor vzniku kožních změn a bércového vředu považuje flebotrombóza. Uvedené změny se označují jako posttrombotický syndrom.
Mohlo by vás zajímat: Co je to chronická žilní nedostatečnost, jak se projevuje, má rizika?
Arteriální ulcerace
Vzniká částečným nebo úplným cévním uzávěrem. Je důsledkem periferního arteriálního onemocnění dolních končetin. Rozsah cévních změn podmiňuje velikost a rychlost šíření ulcerace.
Na stěnách cév dochází ke tvorbě sklerotických plátů, mikrotrombóz, fibróze a kalcifikaci. Následně dochází k zúžení arteriálního lumenu. Výsledkem je chronická ischemie až odumření tkáně.
Co je periferní arteriální onemocnění?
Pod pojmem periferní arteriální onemocnění rozumíme skupinu onemocnění, která v konečném důsledku vedou k redukci krevního průtoku končetinami. Může být přítomno samostatně nebo v kombinaci s jinými onemocněními.
Lymfatické ulcerace
Primární a sekundární lymfedém nohou se projevuje rozsáhlými otoky. Měkké otoky se postupně mění na tuhé. Ty mají hyperkeratotické projevy a verukózně bují.
Výsledkem porušené funkce nervových vláken regulujících látkovou přeměnu tkání je tvorba rozsáhlých vředů se silnou sekrecí.
Hematopatogenní ulcerace
Tento typ ulcerací je spojen s poruchami krevních složek (erytrocyty, leukocyty, trombocyty, plazmatické bílkoviny).
Mezi hlavní příčiny ulcerací patří:
- anémie
- myeloproliferativní choroby – trombocytémie (nadbytek destiček v krvi)
- dysproteinemie (makroglobulinémie, mikroglobulinémie, kryoglobulinémie)
- trombocytopenická purpura
Ulcerace při poruchách koagulace
Narušení rovnováhy mezi cévním endotelem a vnitřní hemostázou vede k závažným změnám v systému srážení krve.
Také může způsobit poruchy difúze a látkové přeměny, což má za následek změny podmiňující vznik bércového vředu.
Ulcerace při metabolických poruchách
Mezi metabolické příčiny, které mohou vyvolat lokální nekrózu, řadíme diabetes mellitus, kumulaci látek produkovaných v organismu (kyselina močová) a metabolizované cizí látky (léky).
Neuropatické ulcerace
Objevují se zejména při diabetické neuropatii, alkoholické neuropatii, lepře, nedostatku vitaminu B1 a při polyneuropatii.
Vaskulitidy
Vaskulitidy nejsou častou příčinou rozvoje bércového vředu. Ulcerující vaskulitidy jsou zapříčiněny různými léky, infekcemi, potravinami nebo systémovými onemocněními.
Ulcerující tumory
Jednou z příčin bércového vředu může být rozpad tumoru. Mezi nejčastější nádory, které vyúsťují do bércového vředu, patří bazaliom, melanom, Kaposiho sarkom, angiosarkom a spinaliom.
Smíšené ulcerace
Smíšené bércové vředy jsou poměrně časté. Mohou být způsobeny dvěma nebo více příčinami. Nejčastější kombinací jsou smíšené bércové vředy arteriální a žilní příčiny.
Příznaky
Vředy mohou být různého tvaru a hloubky. Spodina vředu může mít černé, žluto-šedo-zelené (nekrotické tkáně), žluté (hnis) nebo jasně červené (granulační tkáň) zbarvení. Někdy mohou být výrazně bolestivé.
Pravděpodobnost vzniku signalizují následující příznaky:
- otok
- zvýšený tlak nad kotníkem
- hnědé zabarvení kůže
- lipodermatoskleróza – způsobuje, že pokožka, zejména v oblasti lýtka, ztvrdne, není flexibilní a může se stát, že změní barvu na červenou nebo hnědou
- bílá atrofie
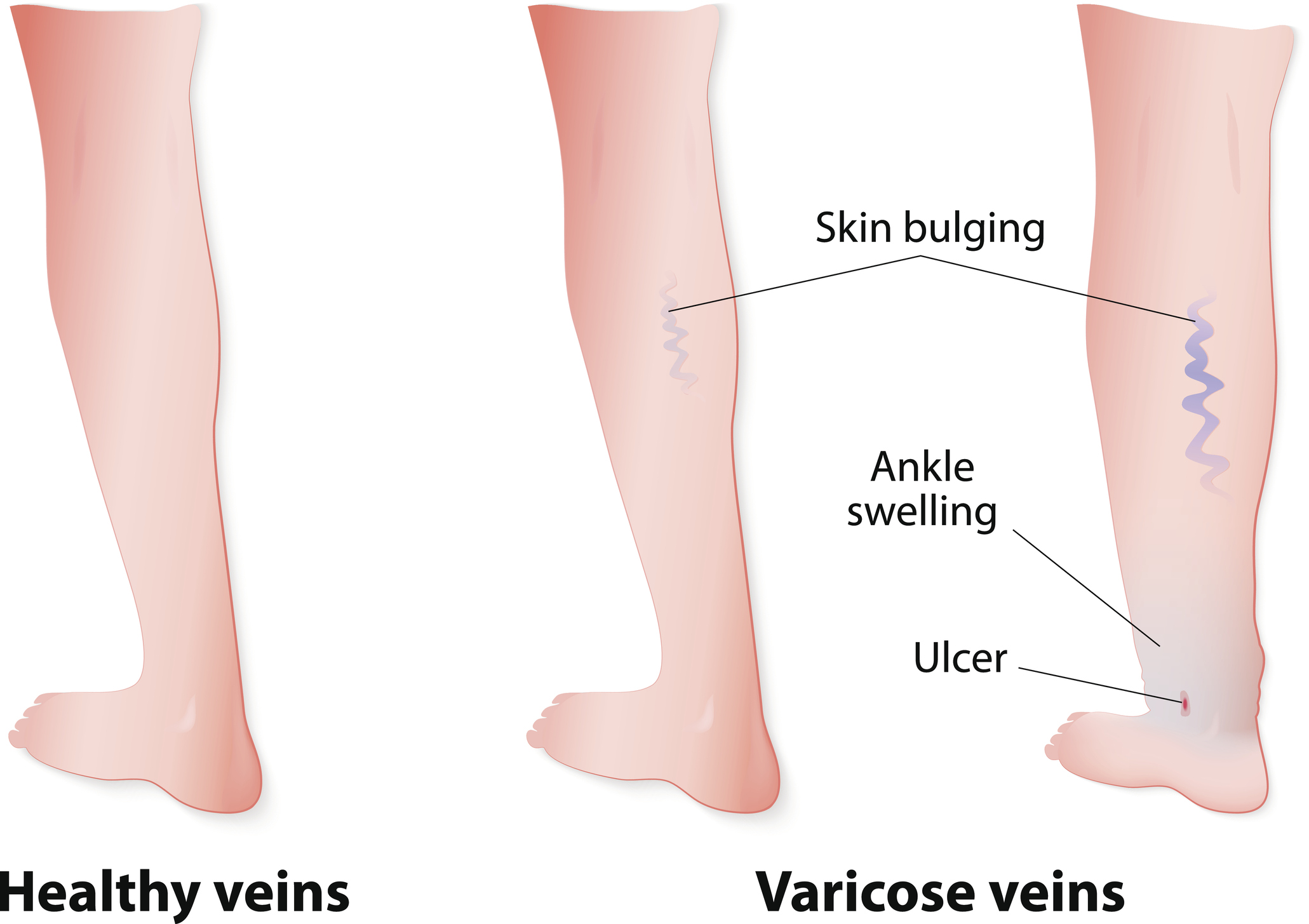
Nejčastější komplikací onemocnění je kontaktní alergie. Ta vzniká v důsledku nadměrné aplikace lokálních léků nebo sekundární infekce.
V následující části si popíšeme nejčastěji se vyskytující bércové vředy:
- Venózní (žilní) vředy
Typickou lokalizací venózního vředu je spodní část nohou. Venózní vředy se vyvíjejí roky. Pacienti udávají, že po delším stání pociťují pocit napětí a mírnou bolest. Také se může vyskytnout pocit těžkých nohou a noční křeče.
Mezi základní charakteristiky patří:
- nepravidelný tvar
- hnědá pigmentace v okolí vředu
- normální puls v chodidle
- Arteriální vředy
Arteriální vředy se objevují zejména v oblastech těla, které jsou vystavovány drobným poraněním (například distální články prstů). U ležících pacientů se mohou objevit na místech, která jsou vystavena tlaku (paty, kotníky).
Mezi základní charakteristiky arteriálních vředů řadíme:
- poměrně pravidelný tvar
- atrofickou, bledou kůži v okolí vředu
- slabý puls v chodidle
Diagnostika
V následující části si popíšeme jednotlivé kroky vyšetření.
V prvním kroku se lékař soustředí na důkladnou anamnézu. V následujícím kroku provede fyzikální vyšetření.
Aspexií (vyšetření zrakem) končetin se zjišťují trofické změny (suchý, lesklý povrch, fisury v plantárních oblastech, stav trofiky nehtů). Palpací se zjišťují periferní pulzace.
K přesnému stanovení příčiny onemocnění napomáhá přístrojové, laboratorní a histopatologické vyšetření. Histopatologické vyšetření se v praxi používá zejména kvůli vyloučení nádorové etiologie onemocnění.
Mezi vyšetřovací metody řadíme:
- sonografické vyšetření
- flebografii (venografie) – invazivní zobrazovací postup, který se používá k vizualizaci žil
- izotopovou flebografii
- arteriografii – rentgenové vyšetření tepen
- lymfoscintigrafii – izotopové vyšetření lymfatického systému
Mezi doplňující vyšetření řadíme mikrobiologické a mykologické vyšetření.
Průběh
Onemocnění má chronický průběh s recidivami. K recidivám dochází v 6 až 15 % případů do jednoho roku. Do 4 měsíců se zahojí 50 % vředů. Přibližně 20 % vředů se zahojí do dvou let.
Hojení bércového vředu probíhá ve třech fázích:
- Exsudativní (zánětlivá, čistící) fáze
Tato fáze je charakterizována komplexní obrannou reakcí organismu. Cílem organismu je vyčistit ránu. Dochází k rozvoji zánětu, pro který je charakteristický otok, zarudnutí, bolest a zvýšená teplota postiženého místa.
Rozšíření cév (vazodilatace), zvýšená permeabilita cév a působení chemotaktických faktorů vedou k migraci neutrofilů a makrofágů do místa rány.
Současně se vylučují mediátory zánětu, cytokiny, růstové faktory a další chemotaktické faktory, které aktivují buňky potřebné k hojení.
Co jsou chemotaktické faktory?
Chemotaktické faktory (chemotaxiny) jsou definovány jako buňky, které do místa, kde se rozvíjí zánětlivá reakce, přitahují neutrofily, makrofágy a T-lymfocyty, popřípadě jiné zánětlivé buňky.
V průběhu zánětlivé reakce se jednotlivé chemotaktické faktory uvolňují v různých časových intervalech. Například pro počáteční fázi akutního zánětu je typická přítomnost neutrofilů. V pozdějších fázích se objevují makrofágy, popřípadě T-lymfocyty.
- Proliferační (granulační) fáze
V této fázi dochází k tvorbě nových krevních cév (neoangiogeneze). Granulační tkáň postupně vyplní ránu. Vytvoří se síť kolagenových vláken. Takto vzniklá síť je podkladem pro následující proces tvorby epitelu.
- Epitelizační fáze
Epitelizační fáze je označována také jako konečná fáze hojení ran. Buňky bazální vrstvy migrují k povrchu kůže. Současně se posouvají od okraje rány do jejího centra. Zrání buněk vede k definitivní přestavbě pokožky s jednotlivými vrstvami a funkcemi.
Úspěšný proces hojení je ovlivněn nejen fyziologickými procesy, ale také mnoha faktory. Faktory, které přímo ovlivňují ránu, nazýváme lokální faktory. Faktory, které se týkají celkového zdravotního stavu, nazýváme systémové faktory.
Působit mohou například:
- syntéza kolagenu – při malnutrici, infekci, diabetu, hypoxii
- intenzita zánětlivé reakce – autoimunitní onemocnění, imunodeficience
- prostředí k hojení – hyperglykémie při diabetu, acidóza při hypoxii, vlhkost
Mnohé z těchto faktorů jsou navzájem propojeny. Systémové faktory se sekundárně projeví lokálním účinkem, který může mít negativní vliv na proces hojení.
Naopak zmírnění účinku lokálních či systémových faktorů může mít za následek pozitivní ovlivnění procesů hojení ran.
Z tohoto důvodu v diagnostice a následně v léčbě musíme věnovat pozornost všem faktorům, které mohou s ránou souviset.
V případě bércového vředu je proces hojení narušen mnoha lokálními a systémovými faktory.
Jednotlivé faktory, které ovlivňují proces hojení, jsou uvedeny v následující tabulce
| Lokální faktory | Systémové faktory |
| Lokalizace | Základní příčina onemocnění |
| Okolí rány | Věk |
| Velikost a hloubka rány | Výživa |
| Lokální infekce | Léky |
| Cizí tělesa | Imunitní stav |
| Deficit kyslíku | Bolest |
| Dehydratace rány | Psychický stav |
| Porucha krevního zásobení | Spánek |
| Fibrinové povlaky | Systémová onemocnění |
| Nekrotická tkáň | Alkohol, drogy, cigarety |
Jak se léčí: Bércový vřed
Léčba bércových vředů: Jaké léky pomáhají? A co antibiotika?
Zobrazit víceBércový vřed se léčí
Bércový vřed vyšetří
Další názvy
Zajímavé zdroje informací
Související